Родителям, заметившим появление крови в испражнениях ребенка, следует обратить внимание на цвет стула и его консистенцию, общее состояние ребенка, наличие сопутствующих симптомов – рвоты, запора, диареи, повышения температуры. Для точной диагностики потребуется осмотр ребенка педиатром, результаты анализов кала и крови, информация о состоянии матери во время беременности и об обстоятельствах родов.
Распространенные причины
В испражнениях грудничка кровь может присутствовать в виде прожилок красного цвета или сгустков крови; появляться во время процесса дефекации или окрашивать кал. В первых двух случаях это может означать, что кровотечение локализуется в нижних частях пищеварительной системы (ободочная кишка, прямая кишка, анус), и кровь выходит непереваренная. В крови, вытекшей из желудка и тонкого кишечника (верхние отделы пищеварительного тракта), успевает окислиться основной кровяной компонент — гемоглобин. Железо в его составе придает стулу черный цвет.
Некоторые вещества способны придать темный, черный или красный цвет испражнениям, а непереваренные кусочки пищи можно принять за кровяные сгустки. К таким веществам относятся активированный уголь, некоторые антибиотики, железосодержащие продукты и препараты; продукты и напитки с искусственными красителями; свекла, темный шоколад, яблоки, бананы, черника, ежевика, черная смородина, вишня, черешня, черный виноград, говяжья печень.
Трещины сосков матери
В первые недели жизни новорожденный активно сосет грудь, что приводит к болезненным кровоточащим трещинам сосков кормящей женщины. Кровь вместе с молоком попадает в желудок грудничка и выходит с калом в виде тонких прожилок. Женщине необходимо перетерпеть этот период, смазывать трещины ранозаживляющей мазью (Бепантеном), проветривать соски в то время, пока ребенок спит. Некоторым кормящим мамам помогают силиконовые накладки. Постепенно кожа сосков грубеет, трещины заживают и болевые ощущения проходят.
Лечение ребенка не требуется, следует нормализовать состояние матери.
Повреждения слизистой оболочки прямой кишки и анального отверстия
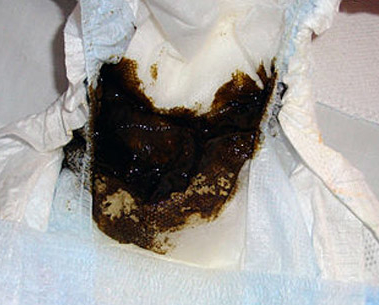
Частой причиной появления кровяных вкраплений в кале ребенка является трещина анального отверстия или, реже, разрыв слизистой прямой кишки каловыми камнями вследствие запоров. Ребенок во время дефекации сильно тужится, у него краснеет лицо; он испытывает боль, морщится и плачет. Кровь в кале будет свежей, поверхностной. Можно обнаружить ярко-красные капельки в подгузнике и на салфетке при гигиенических процедурах.
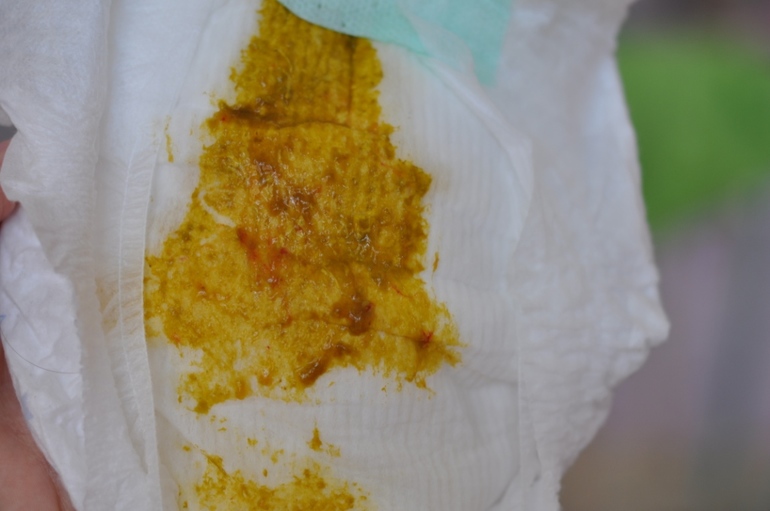
Запоры и твердый кал несвойственны малышам, находящихся на грудном вскармливании. Даже если ребенок испражняется не каждый день, но у него хорошее самочувствие, нет рвоты и повышенной температуры, то любой цвет и однородная консистенция стула считаются в пределах нормы. Важным показателем нормального пищеварения является набор веса.
При искусственном вскармливании запоры у детей случаются часто. Молочная смесь содержит большое количество жирных кислот и разнообразные добавки. Такую пищу трудно переварить желудочно-кишечному тракту малыша, особенно при нехватке жидкости. Пытаясь подобрать ребенку оптимальное питание, родители часто меняют смеси, что негативно сказывается на работе неокрепшего кишечника. Простые рекомендации, доказавшие свою эффективность, дает доктор Евгений Комаровский. Нужно почаще укладывать малыша на живот, делать круговой массаж животика, выполнять разведение и сгибание ножек. Эти упражнения направлены на повышение тонуса кишечника.

Если ребенок получает грудное молоко, то матери необходимо наладить режим питания, потребляя жидкость, кисломолочные продукты, чернослив и курагу. При искусственном вскармливании ребенку следует предлагать воду, а смесь разводить большим количеством жидкости, чем указано на упаковке.
После 6 месяцев начинается постепенное введение прикорма, который определяет работу пищеварительной системы и влияет на состояние стула. Неправильно введенный прикорм бывает причиной запора и у ребенка на ГВ.
Когда стул после запоров приобретет нормальную консистенцию, кровь в кале, вызванная трещинами слизистой оболочки, исчезнет. Проблему устраняют при помощи ранозаживляющих свечей или мазей. При сильных болях назначаются анальгетики местного действия. Необходимы регулярные гигиенические процедуры. При раздражении и покраснении кожи вокруг заднего прохода следует использовать детский крем, промывать воспаленное место отваром ромашки, сушить прикладыванием чистого полотенца, а не вытиранием. Основное лечение направляется на нормализацию стула.
Не следует самостоятельно давать ребенку препараты, улучшающие микрофлору кишечника. В первый год жизни в кишечнике формируется микрофлора и вырабатывается иммунитет. Вмешательство пробиотиками нежелательно, принимать их стоит только по назначению и в точном соответствии с дозировкой.
Аллергия на белок коровьего молока (АБКМ)
Это другая распространенная причина, вызывающая появление кровянистых прожилок в испражнениях грудничков. А ллергия на коровий белок может проявиться у детей, получающих смесь (в ее состав входит белок коровьего молока), и у детей на естественном вскармливании (белок попадает в грудное молоко из рациона матери).
Непереносимость коровьего белка возникает из-за недостатка ферментов, необходимых для его переваривания. Иммунная система воспринимает коровий белок как чужеродный и запускает защитную реакцию. Развивается проктоколит, индуцированный пищевыми белками (ПИПБ) — заболевание, вызванное иммунным ответом, и являющееся причиной ректального кровотечения у грудных детей Оно связано с воспалением слизистой оболочки толстой кишки: сосуды истончаются и начинают кровоточить. Кровопотеря при этом небольшая. Кровь в кале может быть скрытая, смешана со слизью или быть видна в виде вкраплений и прожилок. Внешними проявлениями этой аллергии являются высыпания на щеках, под коленями, в локтевых сгибах. Сначала отмечается сухость кожи, затем могут образоваться мокнущие участки, корки.
Основное лечение АБКМ заключается в исключении аллергена — молочных блюд и продуктов, содержащих молоко. Необходимо внимательно изучать состав продуктов на упаковке, так как белок коровьего молока содержится в полуфабрикатах, колбасе, печенье. Врач назначит лечебные наружные средства для лечения воспаления на коже. Большинство детей-аллергиков к возрасту 6 лет перестают реагировать на белок коровьего молока.
Лактазная недостаточность
При лактазной недостаточности, которую иногда путают с аллергией на коровий белок, случается наличие крови в стуле. Лактаза — специальный фермент, вырабатывающийся в тонком кишечнике ребенка для расщепления и усвоения веществ, поступающих с грудным молоком. Приобретенная недостаточность лактазы возникает, когда частично или полностью отсутствует расщепление и всасывание лактозы (молочного сахара). Непереваренная лактоза поступает в толстый кишечник в значительном объеме, создавая питательную среду для размножения микроорганизмов. В результате возникает повышенное газообразование, сопровождающееся болями в кишечнике, разжижением и закислением стула. Кислый стул вызывает повреждение и кровоточивость стенок кишечника. Во время и после кормления малыш плачет и выражает беспокойство, прижимает к животику ноги.
Лактазная недостаточность сопровождается симптомами:
- частый, жидкий, с кислым запахом стул ребенка (иногда во время кормления);
- наличие в испражнениях фрагментов непереваренного молока;
- повышенное газообразование, вздутый живот;
- плохой набор веса ребенком или полное его отсутствие.
Заключение о необходимости лечения и соответствующей диеты дает врач. Обычно не рекомендуют отказываться от грудного вскармливания, а назначают препараты лактазы (Лактаза Энзим, Лактаза Бэби ), которые используются при каждом кормлении. Дозы препарата подбираются индивидуально, а по мере улучшения состояния дозировка уменьшается.
Состояние после прививки
Родители иногда отмечают кровь в стуле ребенка после прививки. Желудочно-кишечный тракт грудного ребенка пока еще чувствительный и неустойчивый, поэтому прививка способна вызвать расстройства пищеварения. Ослабленные микробы-возбудители, содержащиеся в прививке, способны воздействовать на слизистую кишки. Если перед инъекцией у ребенка были проблемы с пищеварением (для грудничков это вздутие живота, колики или запор), то кишечник его ослаблен, и прививка может спровоцировать жидкий стул. Такое состояние должно улучшиться в течение суток при приеме препаратов, помогающих от поноса (Бактисубтил и т. п.), и беспокоиться не стоит. Если цвет кала изменился или появились примеси крови, а понос не удается остановить за это время — необходимо обратиться к врачу.
Введение любой вакцины вызывает воспаление слабой степени, и при склонностях к аллергии возможны различные реакции со стороны организма.
Глистная инвазия
Наличие крови в испражнениях может быть признаком заражения глистами: аскариды, острицы и другие паразиты присасываются к стенкам кишечника, травмируя слизистую оболочку. В кале появляется небольшое количество крови, хотя это не самый характерный признак наличия паразитов. Оно проявляется комплексом симптомов: нарушение аппетита, тошнота по утрам, недостаток массы тела, анальный зуд, скрип зубами во время сна, ранний кариес, ночное слюнотечение (утром заметны мокрые пятна на подушке ), боли в желудке без явной причины; запоры, бледность кожи. Случаи заражения глистами у грудных детей чаще происходят после полугода, когда ребенок начинает активно ползать.
Если обследования подтвердили наличие паразитов, то начать лечение необходимо с обеспечения чистоты в квартире: регулярно проводить влажную уборку, не пускать малыша в места, где находится уличная обувь; ежедневно менять и гладить постельное и нательное белье. Медикаментозное самолечение глистной инвазии недопустимо.
Язвенная болезнь
Заболевание слизистой оболочки желудка и (или) двенадцатиперстной кишки, когда в ней появляются дефекты (язвы). Язвенные поражения приводят к постоянной, но незначительной кровопотере. Наблюдается очень редко в детском и грудном возрасте.
Если родители подозревают у ребенка язвенную болезнь, необходимо побывать на консультации у гастроэнтеролога. Возможно, будет назначено эндоскопическое исследование.
Полип прямой кишки
Еще одной причиной наличия крови в стуле является разрастание эпителиальных клеток в слизистой оболочке кишечной стенки, в виде одиночного или множественного выроста — полипа. У детей полипы могут быть врожденным заболеванием, передавшимся по наследству, и проявляется оно обычно в возрасте от 3 лет. Полипы могут быть приобретенными после дизентерии, воспаления кишечника или глистного заражения.
Если полип воспалится, ребенка будут беспокоить неприятные ощущения и кровотечение при испражнении. Самое угрожающее осложнение – это перерождение клеток полипа в злокачественные. Для профилактики всех этих осложнений необходимо удалить разрастание. Операция назначается сразу, как только диагноз подтвержден. У детей она проходит под наркозом.
Когда необходима неотложная помощь врача?
Кровавые следы в кале могут свидетельствовать о серьезных заболеваниях и повреждениях слизистой одного из отделов желудочно-кишечного тракта.
Инвагинация кишечника
Это внедрение одного отдела кишечника в просвет другого, вызывающее кишечную непроходимость (заворот кишок). Случается преимущественно у детей от 4 месяцев. Начинается внезапно с приступа беспокойства: ребенок плачет, вскрикивает, отказывается от еды, его кожа бледнеет. Приступ беспокойства так же внезапно заканчивается, боль и все неприятные симптомы отступают. С течением времени «светлые» промежутки становятся реже. Через 5–6 часов после первого приступа появляется рвота остатками пищи, затем появляется примесь желчи и содержимое кишечника, которое попадает в желудок. Вместо кала выходит кровь со слизью, похожая на желе малинового цвета.
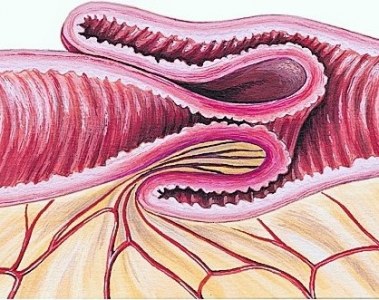
Заболевание требует немедленной госпитализации при первых признаках; домашнее лечение ухудшит состояние и отнимет время, так как требуется хирургическое вмешательство.
Дизентерия
Одна из распространенных бактериальных кишечных инфекций, особенно среди малышей: дети старшего возраста стараются соблюдать правила гигиены, реже берут в рот посторонние предметы, пальцы. Болезнь чаще встречается в летний и осенний период, когда в пищу употребляются не всегда помытые овощи и фрукты, парное молоко, некипяченая вода, а температура воздуха благоприятна для размножения бактерий. Бактерии проникают в организм человека при несоблюдении правил гигиены, с пищей, водой или при совместном пользовании предметами быта. Инкубационный период при дизентерии продолжается от нескольких часов до 7 дней. Чем больше микробов попало в организм, тем быстрее появляется болезнь.
Воспаление стенок кишечника нарушает его функции: усиливается перистальтика, стул учащается, в нем появляются слизь и кровь, возникает спазм кишечника и болезненные ощущения. У детей раннего возраста заболевание может вызвать нарушение обменных процессов и деятельности сердечно-сосудистой системы.
Симптомы: у ребенка ухудшается самочувствие, температура поднимается до 39 °C и держится 2–3 дня, схваткообразные боли в животе усиливаются, есть рвота. Стул учащается до 10 и более раз за сутки. Симптомы продолжаются несколько дней, в испражнениях видна слизь с прожилками крови. Лечение дизентерии проводится в домашних условиях или в стационаре, в зависимости от степени тяжести болезни и возраста ребенка.
Лечение включает прием медикаментозных препаратов (антибактериальных и симптоматических в возрастной дозировке), диету, в острой стадии — постельный режим. При симптомах обезвоживания необходимо поить больного глюкозо-солевыми растворами: Регидрон, Оралит (1 пакетик препарата растворяют в 1 литре теплой кипяченой воды ). Объем необходимой жидкости назначит врач.
Пациент полностью излечивается после исчезновения симптомов болезни, нормализации общего состояния и при получении отрицательного результата бактериологического посева кала. Полное восстановление слизистой кишечника продолжается до 3 месяцев, хотя ребенок считается выздоровевшим через 3–4 недели от начала болезни при отсутствии осложнений.
Геморрагический диатез
Врожденное или приобретенное заболевание со склонностью к наружным и внутренним кровотечениям. У пациентов синяки и кровоподтеки на теле появляются без видимых причин, а размеры и их количество в результате легких травм и прикосновений не соответствуют повреждениям. При этой болезни в организме не хватает витамина К, который необходим для нормального свертывания крови. Печень грудного ребенка пока не способна вырабатывать его в нужном количестве, а в грудном молоке его содержание недостаточно. Геморрагический диатез сопровождается желудочно-кишечными кровотечениями. Поводом обратиться к врачу (гематологу) и сдать анализы (мочи, крови — общий и на биохимию) являются симптомы:
- образование кровоподтеков без каких-либо причин;
- длительное кровотечение после незначительного повреждения мягких тканей;
- кровь в кале и моче;
- бледность кожи.

В отсутствии лечения может развиться состояние, опасное для жизни. При многочисленных внутренних и наружных кровотечениях есть угроза кровоизлияний в головной мозг и внутренние органы — печень, надпочечники, селезенку. Может возникнуть рвота кровью, легочное и кишечное кровотечение. Пациента госпитализируют и стационарно проводят мероприятия для остановки кровотечения и восстановления кровопотери. При приобретенных формах геморрагического диатеза проводится лечение основного заболевания. После облегчения состояния исчезают проявления геморрагического диатеза.
Действия родителей при обнаружении крови в стуле ребенка
В большинстве случаев причины появления крови в кале у грудничка можно вылечить дома после обязательной консультации врача в поликлинике или на дому. Взрослым следует:
- Убедиться, что это кровь, а не окрашивание стула продуктами или лекарствами.
- Если в кале действительно кровяные следы, нужно обратиться за врачебной помощью.
- В случае значительного количества крови в стуле, кровотечения из заднего прохода, подъеме температуры, поносе, рвоте необходимо как можно скорее вызвать неотложную помощь.