В клинике «Логон — Ас» работают врачи с большим опытом эффективного лечения бесплодия. Уже при первом визите вам будут даны необходимые рекомендации и тогда же, вы сможете пройти обследование.
Многие пары затягивают проблему лечения бесплодия, забывая о том, что время идет, часто рушатся семьи, а ведь казалось бы, что может быть проще — просто посетить врача, выяснить и устранить причину бездетности.
Говоря об этапах обследования, следует учесть индивидуальные особенности каждого пациента. Исходя из этого, составляется своя схема обследования. Чаще всего проводятся обследования и мужчины, и женщины.
1. Для начала женщина проходит обычный осмотр и консультацию врача гинеколога. После осмотра и разговора с пациенткой составляется подробная схема обследования.
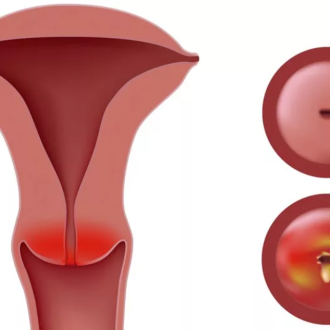
2. Лечение бесплодия всегда сопровождается УЗИ малого таза, где оцениваются размеры матки, яичников, выявляются скрытые воспаления, аномалии и патологии, проводится исследование на предмет возможных кист.
3. Далее сдается анализ крови на опрделение резуса и группы. Также делается клинический и биохимический анализ крови. Проводится анализ крови на ВИЧ, гепатиты и пр. И конечно же, сдается анализ крови на гормоны.
4. Берется общий анализ мочи.
5. Гемостазиограмма.
6. Мазок на флору во влагалище
7.Цитология из цервикального канала и шейки матки
8. Анализы на венерические заболевания. Детали обсуждаются с лечащим врачом.
9. Цитология из цервикального канала и шейки матки
10. Анализы на венерические заболевания. Детали обсуждаются с лечащим врачом.
11. Анализ крови на torch инфекции
12. Анализ крови на присутствие антиспермальных антител, если потребуется.
13. Анализ крови на присутствие антифосфолипидного сидндрома, также если потребуется.
14. После получения всех результатов гинеколог может назначить исследования состояния матки и проходимость маточных труб.
P.S. Перед обследованием женщины врач должен полностью исключить бесплодие мужчины.
- Осмотр у врача уролога-андролога.
- Анализ на инфекции, передающиеся половым путем. Детали и способ исследования определяются врачом индивидуально.
- Анализ крови на определение группы и резус-фактора.
- Анализ крови на RW, BИЧ, гепатиты В и С
- Анализ крови на наличие антиспермальных антител (если назначит врач).
- Спермограмма + MAR-тест.
- Посткоитальный тест (проба Шуварского) — тест, который помогает установить количества подвижных сперматозоидов в шеечной слизи через 3 часа после полового акта. Этим тестом можно определить иммунную совместимость партнеров.
Позвоните нам по многоканальному телефону или оставьте свой номер, доктор перезвонит Вам сам и проконсультирует по всем вопросам.
Здесь Вы можете заказать звонок нашего врача. Мы будем рады ответить на все вопросы о Вашем здоровье.
Гинеколочическая клиника «Логон» также оказывает услуги:
Прохожу лечение в этой клинике у Петрашко Татьяны Николаевны!Грамотный и квалифицированный специалист! Спасибо Вам, Татьяна Николаевна за заботу и внимание к моему организму!) Узнала об этой клинике совершенно случайно и не разочаровалась!Вежливый и доброжелательный.
Хочу сказать ОГРОМНЕЙШЕЕ СПАСИБО Ганиевой Ирине Алексеевне! Это ВРАЧ от Бога! Врач с большой буквы. Дай Бог Вам крепкого здоровья, не знаю что бы могло случиться со мной в дальнейшем, если бы не познакомилась с Вами! Спасибо за заботу и профессиональный подход!
Делала медикаментозный аборт в Логон клинике у Петрашко Татьяны Николаевны. Результатом в целом осталась довольна.
Ответьте Вы сами себе, только честно:
Кто самый полезный доктор на свете?
Кто лечит первично, кто лечит повторно?
Не в стационаре, а амбулаторно
Кто свечку нам ставит за наше здоровье?
И в «душу» нам лезет, без отвращенья?
Это добрый Александр Львович Алексеев.
Здесь Вы можете заказать звонок нашего врача. Мы будем рады ответить на все вопросы о Вашем здоровье.
Харитонова Юлия Васильевна
Врач акушер гинеколог врач высшей категории
Алексеев Александр Львович
Главный врач. Уролог, андролог, сексолог, врач высшей категории
Шиленина Елена Николаевна
Акушер-гинеколог, врач высшей категории
Меликсетян Артем Даниелович
Врач-уролог, хирург. Кандидат медицинских наук
Хмелевский Игорь Станиславович
Букинская Елена Владимировнавна
Акушер-гинеколог, врач высшей категории
Дерматовенеролог, уролог, андролог
Каримова Галина Михайловна
Врач ультразвуковой диагностики, врач высшей категории
Показания для госпитализации в гинекологические отделения:
Абсолютные показания к госпитализации:
угроза жизни больного при острой (экстренной) хирургической патологии;
состояния больного, требующие неотложных лечебно-диагностических мероприятий и (или) круглосуточного наблюдения.
Общие критерии отбора больных для плановой госпитализации в круглосуточные стационары ЛПУ:
невозможность проведения лечебных мероприятий в амбулаторно-поликлинических условиях;
невозможность проведения диагностических мероприятий в амбулаторно-поликлинических условиях;
состояния больного, требующие круглосуточного наблюдения в связи с возможностью развития осложнений основного заболевания, угрожающих жизни больного;
необходимость постоянного врачебного наблюдения не менее 3-х раз в сутки;
необходимость круглосуточного выполнения лечебных процедур не менее 3-х раз в сутки;
изоляция по эпидемиологическим показаниям;
угроза для здоровья и жизни окружающих;
осложненная беременность и роды;
территориальная отдаленность больного от стационара (с учетом потенциально возможного ухудшения);
неэффективность амбулаторного лечения у часто и длительно болеющих.
Общие критерии отбора больных для госпитализации в дневной стационар, стационар дневного пребывания:
продолжение (завершение) курса лечения, назначенного в круглосуточном стационаре, в состоянии, не требующем наблюдения в вечернее и ночное время, в условиях активного стационарного режима;
проведение сложных диагностических мероприятий, невозможных в амбулаторно-поликлинических условиях и не требующих круглосуточного наблюдения;
наличие острого заболевания или обострения хронического заболевания при отсутствии показаний к госпитализации в круглосуточный стационар и необходимости проведения лечебных мероприятий не более 3-х раз в сутки;
необходимость проведения реабилитационных мероприятий, невозможных в амбулаторно-поликлинических условиях;
наличие сочетанной патологии, требующей корректировки лечения, у больного в состоянии, не требующем наблюдения в вечернее и ночное время;
невозможность госпитализации в круглосуточный стационар в ситуациях, зависящих от больного (кормящие матери, маленькие дети и другие семейные обстоятельства), не требующего постельного режима.
Показания и условия для плановой госпитализации в гинекологические отделения
Объем минимального обследования на амбулаторном этапе:
обследования на заболевания, передающиеся половым путем (хламидии, гонорея, трихомонады, уреаплазмы и т.п.), при воспалительных заболеваниях;
биоптат из полости матки на цитогистологическое и бактериологическое исследование;
анализ крови на железо сыворотки (анемии беременных, миома);
биохимический анализ крови (функциональные пробы печени, почек, свертывающей системы) при гестозах 1-2-й половины беременности и миоме тела матки, эндометриозе;
флюорография грудной клетки.
Показания для круглосуточного стационара:
А. Воспалительные заболевания:
тубоовариальные воспалительные образования.
Б. Эндометриоз, аденомиоз — для уточнения диагноза и оперативного лечения.
В. Опухоли женских половых органов:
миома тела матки — для оперативного лечения;
кисты яичников — для оперативного лечения;
кисты влагалища — для оперативного лечения;
лейкоплакия — для оперативного лечения (диатермо-конизация);
дисплазия шейки матки 1 — 2 ст.;
рецидив полипа шейки матки;
полип тела матки — для оперативного лечения.
с целью уточнения проходимости маточных труб.
Д. Нарушения менструальной функции:
— дисфункциональные маточные кровотечения репродуктивного периода.
Е. Осложнения беременности:
тяжелый гестоз 1-2-й половины беременности;
выраженная угроза прерывания беременности;
привычное невынашивание беременности;
тяжелая экстрагенитальная патология.
Показания для дневного стационара:
А. Воспалительные заболевания:
тазовые перитонеальные спайки;
Б.Эндометриоз — для гормональной, рассасывающей терапии (в т.ч. физиотерапии).
В. Опухоли женских половых органов:
эрозия и эктропион шейки матки;
связанное с отсутствием овуляции;
шеечного или влагалищного генеза;
Д. Нарушения менструального цикла:
ювенильные кровотечения (после уточнения генеза);
метрорагия в репродуктивном периоде;
Е. Осложнения беременности:
ранний гестоз при отсутствии кетонурии;
водянка беременных без выраженных отеков;
невынашивание беременных в критические сроки без клинических признаков угрозы прерывания;
угроза прерывания беременности в 1-м и 2-м триместрах при отсутствии привычных выкидышей в анамнезе и сохранной шейке матки;
вегетососудистая дистония и ГБ 1 ст. в 1-м и 2-м триместрах беременности, анемия со снижением Нв не ниже 90 г/л;
наблюдение за беременными по рекомендации круглосу точного стационара;
экстрагенитальная патология, нуждающаяся в диагности ческом обследовании, оценка внутриутробного состояния плода, лечение ХФПН, хроническая гипоксия плода (при оценке плода не ниже 7 баллов).
послеоперационная (Нв не ниже 90 г/л);
постгемаррагическая — для предоперационной подготовки.
Порядок госпитализации в гинекологическое отделение:
I этап — ФАП, участковые больницы без врача — гинеколога:
состояния, требующие неотложной помощи с последующей транспортировкой или вызовом врача.
II этап — участковая больница с врачом акушером-гинекологом, районная больница, центральная районная больница III категории, дополнительно к I этапу:
состояния, требующие экстренной медицинской помощи;
удаление полипа шейки матки;
раздельное диагностическое выскабливание цервикального канала и стенок полости матки;
воспалительные заболевания ЖПО, требующие консервативного лечения в условиях стационара.
III этап — центральные районные больницы I-II категории, дополнительно ко II этапу:
воспалительные заболевания женских половых органов, требующие хирургического лечения;
IV этап — городские роддома и акушерско-гинекологические отделения городских, краевых больниц, дополнительно к III этапу:
больные с ДМК, требующие квалифицированного гормонального обследования.
V этап — специализированные учреждения, отделения гинекологии при ВУЗах, НИИ, дополнительно к IV этапу:
аномалии развития половых органов;
гинекологические больные с тяжелой экстрагенитальной патологией.
Показаниями к госпитализации при беременности являются сильный токсикоз в ранних и поздних сроках беременности, пониженный уровень гемоглобина в крови, боли в пояснице и внизу живота, кровянистые выделения, повышенный тонус матки, пиелонефрит и наличие хронических заболеваний у будущей матери. Рассмотрим подробнее каждую из этих патологий при беременности: 1. Ранний и поздний токсикоз. Любой токсикоз сопровождающейся сильной рвотой и резкой потерей веса беременной женщины приводит к обезвоживанию организма и дефициту питательных веществ. Поздний токсикоз или гестоз может быть причиной выкидыша или преждевременных родов. При гестозе у малыша развивается гипоксия, а у самой беременной наблюдаются скачки давления и отечность. Как при сильном раннем токсикозе ( рвоты более 10 раз в сутки, продолжающиеся более 2-х недель), так и при гестозе, требуется круглосуточное наблюдение у врача-гинеколога. 2. Пониженный уровень гемоглобина. Низкий уровень гемоглобина представляет серьезную угрозу нормальному развитию плода, он может привести даже к гипоксии ребенка. Если никакие витамины и употребление продуктов, богатых железом, не привели к улучшению состава крови будущей матери, то врач обязан направить ее на стационарное лечение. 3. Боли в пояснице и внизу живота. Эти симптомы могут свидетельствовать о возможном выкидыше, а если при поздних сроках беременности — о преждевременных родах. В условиях стационара при правильном лечении все эти нежелательные явления можно предотвратить. Врач для этого назначает препараты, способствующие улучшению обмена веществ у будущей матери, а при преждевременных родах беременной ставят капельницу. Это ускоряет формирование легких малыша и исключает проблемы с дыханием во время родов. 4. Повышенный тонус матки. Иногда повышенный тонус матки у будущей матери может наблюдаться все девять месяцев и никак не влиять на течение беременности. Но часто именно он становится причиной выкидыша или преждевременных родов. Если врач вам рекомендует лечь в стационар из-за повышенного тонуса матки, то лучше не игнорировать советом специалиста и «немного отдохнуть» в больнице. 5. Хронические заболевания будущей мамы. Когда у беременной женщины есть серьезные заболевания, такие как пиелонефрит, цистит, перебои в работе сердца, то обязательно требуется госпитализация. Острые инфекционные заболевания также служат поводом для направления будущей мамы в стационар для проведения сохраняющей терапии.
Для контроля состояния собственного организма нужно стараться проходить как минимум раз в год полное обследование. В принципе сделать это можно и в поликлинике, однако из-за сильной нагрузки врачам просто-напросто бывает некогда как следует вникнуть в проблемы человека. Для повышения своих шансов на то, что важное не будет упущено, нужно постараться получить направления на проведение диагностики в стационаре. В статье рассмотрим, как лечь в больницу на обследование.
Пациенту нужно взять с собой страховой полис, паспорт, свидетельство о прикреплении к поликлинике, выписку с проведенными исследованиями и сданными анализами, направления от врачей, а затем отправиться в поликлинику при своей больнице, в которой врач принимает решение о необходимости госпитализации. У доктора нужно уточнить, можно ли лечь в больницу на обследование.
При положительном ответе определяют, какая будет госпитализация – бесплатная, платная, экстренная или плановая. Может быть, пациент зря беспокоится и ему не понадобится обследование и лечение в стационаре, а только обыкновенное амбулаторное лечение.
Чтобы было вынесено заключение, врач назначит дополнительные исследования и анализы. После того как будет пройдено дообследование, при положительном решении о необходимости госпитализации пациент будет зарегистрирован в листе ожидания, ему назначат очередной перечень анализов. Затем ему нужно будет ждать звонка из больницы с извещением о дате госпитализации. Сделано это должно быть в течение десяти рабочих дней.
Как лечь в больницу на обследование, интересно многим.
Такой случай относительно простой, если человек не нуждается в еще более серьезной помощи, которая требует высокой квалификации специалистов и особого оборудования, то есть госпитализации в профильный стационар. Подобная медицинская помощь имеет название высокотехнологичной, с ней могут возникнуть определенные трудности.
Получить направление на стационарное обследование и лечение в больнице можно у участкового врача-терапевта. Выдается такое направление после диагностики и окончательного подтверждения заболевания, когда другие способы терапии в домашних условиях не могут справиться с болезнью. Если человек плохо себя чувствует, то не стоит заниматься самолечением, так как это может отрицательно отразиться на здоровье.
Когда пациент считает, что ему нужно лечь в больницу на полное обследование, ему следует обратиться в первую очередь к терапевту, после определения причин специалист даст направление к врачу узкого профиля, занимающемуся лечением конкретной болезни.
Затем после приема будут назначены медицинские исследования и анализы.
На следующий день при подтверждении диагноза может быть будет выдано направление пациенту в стационар для прохождения обследования и лечебного курса. Иногда на постановку точного диагноза требуется не один месяц, и больной в это время находится у врача под наблюдением и дополнительно сдает анализы.
Как лечь в больницу на обследование, важно выяснить заранее. Предварительно нужно собрать все необходимые вещи, личные принадлежности и постельное белье. У врача нужно уточнить конкретный список, а также узнать распорядок дня и часы приема пациентов.
Срок нахождения в стационаре определяется течением заболевания и результатами лечения. Если у пациента подозрение на серьезные патологии, боли и сильные кровотечения, происходит немедленная госпитализация, и все анализы уже берутся в стационаре.
Часто встает вопрос, в какую больницу лечь на обследование.
Далеко не все в курсе, что каждый человек по закону может выбрать больницу, в которой предстоит обследование и лечение, по своему усмотрению. Естественно, если речь идет не об экстренной госпитализации, так как в этом случае не приходится выбирать, пациента направляют в клинику, расположенную ближе всего и способную помочь ему. Однако при плановой госпитализации допускается самостоятельный выбор подходящей медицинской организации.
Можно ли лечь в больницу на обследование, если имеется очередь?
Если человек планово собирается лечь в больницу, он может столкнуться с такой ситуацией, когда нет свободных мест в выбранной организации и приходится ждать своей очереди для госпитализации. В зависимости от региона, в котором живет пациент, могут отличаться сроки ожидания, однако установленных пределов они превышать не должны.
Если человек не готов терять время, он может попробовать поискать аналогичную клинику, где есть свободные места и куда примут без очереди. Также можно воспользоваться платными услугами, предоставленными выбранным учреждением. «Платные» больные, как правило, принимаются без очереди.
Сколько стоит лечь в больницу на обследование? В зависимости от программы обследования его стоимость может варьировать в РФ от 10 до 90 тыс. руб. Это зависит от региона, а также от выбранной клиники.
По закону, во время обследования ребенка до 15 лет с ним в больнице может быть взрослый (чаще всего мать). Но это вообще не значит, что медицинское учреждение даст спальное место и условия взрослому человеку.
Еще один вариант – воспользоваться платной палатой, в которой предусматривается комфортное размещение ребенка и родителя.
При подготовке к обследованию нужно собрать одежду, сменную обувь, гигиенические средства, личную посуду и документы: полис и паспорт сопровождающего, полис и свидетельство о рождении пациента.
Как можно лечь в больницу на обследование и получить ВМП?
Под высокотехнологичной медицинской помощью понимаются сложные и дорогостоящие медицинские услуги, которые предоставляются в нашей стране бесплатно. К ней относятся следующие манипуляции: экстракорпоральное оплодотворение, аортокоронарное шунтирование, протезирование тазобедренного сустава и т. д.
Чтобы получить ВМП, требуется особое направление, выдающееся врачебной комиссией на основе сведений о состоянии здоровья пациента, и квота от лечебного учреждения, где он будет лечиться.
Часть типов ВМП с января 2014 года переводится в разряд специализированной помощи, что важно во время оформления документов для ее получения, поскольку оплачивается она из фондов ОМС, высокотехнологичная – средствами федерального бюджета. Такие изменения призваны облегчить получение услуги, но на деле пока возникают сложности.
Экстренная госпитализация в большинстве случаев осуществляется скорой помощью. Врачи бригады очень редко отказывают в госпитализации пациентам. Но такое все же возможно, к примеру, в том случае, когда больной не транспортабельный и из-за перевозки может сильно ухудшиться его состояние. Врач скорой помощи в последнем случае обязан самостоятельно помочь на месте или вызвать специализированную врачебную бригаду для «подкрепления». После реанимационных манипуляций и улучшения состояния человека доставляют в больницу.
Кроме традиционной скорой помощи, пациент может вызвать платную скорую или сам добраться до больницы. Его обязаны принять там бесплатно без направления.
С собой желательно взять мобильный телефон, сланцы, комплект сменного белья, тарелку, кружку и ложку, питьевую воду, гигиенические средства и документы: страховой полис и паспорт.
Экстренную помощь окажут и без полиса, но для дальнейшего лечения он понадобится.
Когда пациент поступает в больницу, ему обязаны оказать первую помощь. Врач приемного отделения или дежурный врач должны быстро осмотреть его и провести необходимые для определения диагноза обследования.
Как лечь в больницу на обследование в Москве?
Пациенту следует обратиться к лечащему врачу в поликлинике или больнице своего города, получить направление на госпитализацию или консультацию в московскую больницу. Затем записаться в поликлиническое отделение на прием (посредством системы ЕМИАС), получив от врача дополнительные сведения о возможности обследования и госпитализации, ее дате, перечень необходимых документов и анализов.
Однако самому организовать лечение в другом городе бывает не всегда легко. Направление на консультацию в другой регион выдается лишь в том случае, когда там есть специализированное отделение, отсутствующее там, куда пациент относится по месту жительства.
В Москве относительно недавно появились службы платной госпитализации, которые стали для многих долгожданной помощью, особенно для тех, кто уже пытался лечь бесплатно в стационар на обследование.
В Москве и других больших российских городах много центров, в которых проводится полное обследование пациента. Они в основном оказывают широкопрофильные медицинские услуги. Полное обследование можно сделать в основном в больших медицинских центрах.
Мы рассмотрели, как лечь в больницу на обследование.
• первичный сбор анамнеза бесплодной пары
• общее физикальное обследование
• гинекологический осмотр
• гормональное обследование
• ультразвуковое исследование половой системы
• обследование на инфекции, передаваемые половым путем
• проходимость маточных труб
• спермограмма супруга
• проба Шуварского (совместимость супругов)
• иммунологическое обследование
Диагностика женского бесплодия – учитывая возможности и оснащение клиники “Новая жизнь”, за 2-3 месяца можно выявить причину, разработать план эффективного лечения супружеской пары, подготовиться к беременности.
Пациенты, которые уже прошли обследования в других клиниках, приносят заключения проведенных ранее обследований и лечения.
— регулярный менструальный цикл,
— наличие овуляции (овуляторного менструального цикла),
— фертильная сперма у мужа/партнера ( анализ спермы более 20 млн сперматозоидов в 1 мл. Подвижность более 50%, не более 85% деформированных сперматозоидов)
— проходимые маточные трубы, нормальная форма матки, отсутствие патологии эндометрия.
Вот пожалуй и все, что нужно, для того, чтобы самостоятельно забеременеть.
Однако, если целый год вы пытаетесь забеременеть, высчитываете овуляторные дни, делаете тесты, а беременность не наступает, то вам лучше обратиться в нашу клинику.
• Сбор анамнеза обследуемой пары (опрос о перенесенных заболеваниях, операциях, развитие в детском возрасте, наследственности и т.д.)
• Физикальное обследование (рост, вес, осмотр и пальпация молочных желез, перкуссия, пальпация и т.д.),
• Гинекологическое обследование – осмотр в зеркалах на кресле, бимануальное исследование органов малого таза,
• Гормональное обследование (с целью выявления или исключения эндокринных факторов бесплодия),
• Иммунологическое обследование (по показаниям иммунограмма, HLA-типирование 2 класса гистосовместимости и т.д.),
• УЗИ малого таза,
• Исследование мазков на ст.чистоты, скрытые инфекции, посев, цитологический соскоб с шейки матки и ц.канала,
• Исследование проходимости маточных труб (лапароскопия, гистеросальпингография, эхография),
• Спермограмма мужа/партера,
• Исследование крови на антитела к вирусам(оба супруга)
Данные исследования помогут оценить состояние и работу репродуктивных органов.
Диагностика бесплодия у женщин – наиболее сложна и длительна, чем у мужчин, это связано с тем, что некоторые исследования проводятся в определенные дни менструального цикла.
Например, в один и тот же менструальный цикл мы не можем провести тест на совместимость и провести проверку проходимости маточных труб.
Мы не можем видеть яйцеклетку визуально, так как она очень малых размеров, тогда как анализ спермы может сразу же определить фертильность мужчины.
Диагностика мужского бесплодия – при выявлении каких-либо отклонений показателей спермы мужчина должен пройти обследование у врача уролога-андролога.
— Сбор анамнеза (перенесенные заболевания, операции),
— Физикальное обследование (рост, вес, осмотр, перкуссия, пальпация и т.д.),
— Наружный осмотр половых органов, пальпация органов и сосудов мошонки,
— Ректальное исследование предстательной железы,
— УЗИ исследование (при необходимости допплер сосудов мошонки),
— Забор мазков из уретры, исследование отделяемого на скрытые инфекции, посев,
— Анализ результата спермограммы, спермотеста,
— Гормональное исследование (по показаниям)
— Исследование крови на антитела к вирусам (антитела к герпесу – обязательно)
По результатам обследования и на основании клинических данных проводится лечение, при необходимости оперативное лечение.
Дети – это счастье, и каждый родитель хочет для своего ребенка только самого лучшего. Если вдруг ребенок заболевает и возникает необходимость госпитализации в больницу, вы должны знать о своих правах и о том, где и как можно получить высококвалифицированную медицинскую помощь.
Имеете право.
Вы имеете право на плановое бесплатное лечение и госпитализацию для своего ребенка в стационарах Москвы по ОМС. Вы вправе выбрать не только город, но и больницу для госпитализации. Это гарантировано ст. 16 Федерального закона «Об обязательном медицинском страховании в РФ» № 323.
Страхи иногородних пациентов.
Перспектива оказаться в незнакомом городе без поддержки близких, дополнительные обследования, документы и анализы, перспектива поездки с больным ребенком на руках – все это действительно может напугать. Но на самом деле все оказывается не так страшно, и мы готовы помочь вам пройти все этапы.
На примере одной из самых лучших детских больниц в Москве мы расскажем, как бесплатно по полису ОМС госпитализировать ребенка в московский стационар. Ведь здоровье ребенка – это самое важное, и легче пройти несколько шагов и получить качественную и своевременную медицинскую помощь в столичном стационаре, чем ждать госпитализации в своем городе несколько недель или даже месяцев.
Процедуру госпитализации ребенка в московскую клинику разберем на примере ДГКБ им. З.А. Башляевой (Тушинской детской больницы).
Детская государственная клиническая больница имени З.А. Башляевой специализируется на лечении больных с кардиологической патологией, нефрологическими заболеваниями, неврологической патологией, ортопедическими заболеваниями и другими. Плановая госпитализация доступна для всех отделений соматического и хирургического профиля, например для детей с ортопедической, хирургической, гастроэнтерологической, эндокринологической и другими патологиями.
Примеры болезней, по которым предоставляется помощь: пиелонефрит, врожденные пороки сердца, пузырно-мочеточниковый рефлюкс, гастриты, дуодениты, сахарный диабет, эписиндром, гидроцефалия, костно-хрящевые экзостозы, деформации конечностей, абдоминальная хирургия и т.д.
Как получить направление на госпитализацию ребенка?
Вы можете получить направление на плановую госпитализацию в ДГКБ им. З.А. Башляевой бесплатно по ОМС двумя способами:
1) Чтобы планово лечь в стационар бесплатно по системе ОМС, необходимо получить у лечащего врача направление на консультацию в Консультативно-диагностическое поликлиническое отделение (КДПО) ДГКБ им. З.А. Башляевой.
2) Если по каким-то причинам вы не можете взять направление в медицинском учреждении по месту прикрепления, вы можете обратиться напрямую в КДПО Тушинской детской больницы по телефонам: +7 (495) 496-73-41 или +7 (916) 509-56-38, и назначить дату первичной консультации.
Через Консультативно-диагностическое поликлиническое отделение после очной или онлайн-консультации вы сможете получить направление на плановую госпитализацию в стационар.
Этапы подготовки к госпитализации ребенка в больницу.
Чтобы получить первичную консультацию в ДГКБ им. З.А. Башляевой, необходимо предоставить все имеющиеся медицинские документы.
В больнице возможно заочное (онлайн) консультирование. Для получения онлайн консультации необходимо:
- Позвонить в профильное отделение и договориться о возможности предоставления онлайн-консультации по болезни вашего ребенка. (Контакты профильных отделений можно найти на сайте больницы)
- Затем отправить по электронной почте подборку медицинских документов и анализов.
- От врача или консультационной комиссии вы получаете подтвержденный диагноз, а, в случае положительного решения, список обязательных предоперационных анализов и направление на госпитализацию.
Также вы можете получить очную консультацию в КДПО больницы, где врач осмотрит ребенка, ознакомит вас со списком обязательных предоперационных документов и выдаст направление на госпитализацию. Дату госпитализации необходимо согласовать с лечащим врачом или по телефонам: +7 (495) 490-87-11 (понедельник, среда, пятница с 13:00 до 15:00) или +7 (495) 496-41-38 (круглосуточно).
Когда производится госпитализация?
Госпитализация плановых больных в профильные отделения производится в приемном отделении Тушинской больницы ежедневно (кроме субботы и праздничных дней)
с 09:30 до 12:00.
Какие документы нужны на госпитализацию?
Для плановой госпитализации пациенту при себе необходимо иметь:
• направление на госпитализацию;
• паспорт гражданина РФ (родителя);
• свидетельство о рождении (ребенка);
• полис обязательного медицинского страхования;
Перечень анализов индивидуален в зависимости от диагноза. Список обязательных предоперационных анализов и дополнительных документов для госпитализации можно посмотреть на сайте http://www.tdgb-mos.ru или уточнить у лечащего врача.
Минимальный список анализов, необходимых при плановой госпитализации.
- Общий анализ мочи (действителен 10 дней).
- Общий анализ крови (действителен 10 дней).
- Соскоб на энтеробиоз (действителен 14 дней)
- Анализ кала на я/глист (действителен 14 дней).
- Анализ кала на лямблии (действителен 14 дней).
- Анализ кала на кишечную группу (действителен 14 дней) – только в отд. неврологии.
- Мазок из зева и носа на дифтерию (действителен 14 дней) – только в отд. неврологии.
- Флюорография (детям с 15 лет).
Можно ли лечь в стационар вместе с ребенком?
Да, можно – на основании Федерального закона «Об обязательном медицинском страховании в РФ» № 323 независимо от возраста.
Пропущенный по уходу за ребенком до 4 лет имеет право на получение питания в отделении. Больничный выдается по уходу за ребенком до 15 лет.
Куда обращаться, в случае нарушений?
В случае отказа в больнице по прикреплению выписать направление в больницу другого региона, можно обратиться:
- к главному врачу медучреждения с устной или письменной жалобой
- в страховую медицинскую организацию, выдавшую полис или в территориальный фонд обязательного медицинского страхования.
В московском стационаре по направлению, вашего ребенка обязаны принимать и лечить бесплатно согласно программе обязательного страхования независимо от региона, в котором оформлен медицинский полис.
Если в стационаре вашему ребенку отказывают оказать бесплатную медицинскую помощь, вам необходимо обратиться:
- к должностному лицу медицинского учреждения (к главному врачу, заместителю главного врача по лечебной работе или заведующему отделением);
- в окружное управление здравоохранения, имеющееся в каждом административном округе Москвы;
- в Департамент здравоохранения города Москвы;
- В Министерство здравоохранения своего района;
- в страховую медицинскую организацию, выдавшую вам полис ОМС.
«Столица здоровья» готова помочь.
Бесплатно взять на себя процесс коммуникации с медицинскими учреждениями может новый информационный сервис – Столица здоровья.
Столица здоровья — некоммерческий проект, призванный помочь иногородним пациентам получить медицинскую помощь в московский стационарах бесплатно по ОМС.
- помогает получить информацию о возможностях столичного здравоохранения и медицинских учреждениях;
- предоставляет информацию об обязательных документах на госпитализацию;
- осуществляет комплексную поддержку в получении направления на плановую госпитализацию.
Все услуги проекта «Столица здоровья» по информированию граждан предоставляются бесплатно. Не имеет значения, какую больницу лично вы выбираете для лечения. Цель проекта — помочь вам с решением конкретных медицинских задач.
Телефон горячей линии: 8 (495) 587-70-88
*Консультации специалистов бесплатны.
*Лечение в московском стационаре бесплатно и предоставляется в рамках программы ОМС.
*Оплата разговора осуществляется по тарифу вашего оператора.
Многие семейные пары, особенно в первые годы совместной жизни сталкиваются с трудностями при зачатии ребенка. Первое, о чем думают в такой ситуации женщина и ее супруг, а вдруг у меня бесплодие? Что делать, если это так? На этот вопрос есть только один ответ — обратиться к хорошему гинекологу, в клинику, где возможна адекватная диагностика бесплодия. Никакие бабушкины советы, волшебные пилюли и рецепты из интернета не помогут забеременеть, если действительно есть какие-то патологии, связанные с репродуктивной функцией у женщины или мужчины.
Бесплодие — это невозможность зачать или выносить ребенка. Состояние может быть постоянным или временным, излечимым и неизлечимым. В семейной паре бесплодными могут быть мужчина, женщина и оба партнера одновременно.
На долю неизлечимого бесплодия приходится не более 5% всех случаев — это, в основном, люди с врожденными патологиями внутренних репродуктивных органов. Остальные семейные пары могут рассчитывать на благополучный прогноз, если будут следовать советам врачей — гинеколога и уролога.
Первые подозрения у партнеров должны появиться в случае, когда в течение одного года регулярных интимных отношений без использования контрацептивов беременность у женщины так и не наступила. Это основной признак бесплодия пары. Но существуют симптомы, которые должны насторожить мужчину или женщину независимо от желания зачать ребенка в ближайшее время. Их мы рассмотрим ниже.
Вероятность полного избавления от бесплодия тем выше, чем раньше была выявлена патология и начато ее лечение. Поэтому важно пройти качественное обследование при первых подозрениях на бесплодие.
Если такая проблема возникла и вы решили провериться, не спешите в дорогую клинику репродукции — там с вас сдерут три шкуры, сначала за анализы, а потом за лечение. Изначально обратитесь в хорошую частную клинику, где можно пройти стандартный набор исследований по обычной цене.
Как показывает практика, пациентов, требующих какого-то особого дорогостоящего лечения, очень мало. В основном все проблемы решаются на приеме у гинеколога, так как основные причины бесплодия — гормональный сбой, застарелые половые инфекции и патологии, которые устраняются малотравматичным вмешательством минут за 15-20.
Ещё одна распространенная причина — семейная пара просто не знает день, когда наступает овуляция. Это состояние легко определяется обычным УЗИ — фолликулометрией. Но обо всем по порядку!
Сложности с зачатием ребенка в будущем можно определить еще у девушек. Медики рекомендуют обследовать репродуктивную систему пациенткам младше 20 лет, у которых наблюдаются следующие признаки:
- нестабильный менструальный цикл либо его длительность превышает 50 дней;
- скудные менструальные выделения;
- низкий индекс массы тела, не связанный с особенностями питания;
- очень жирная кожа, угревая сыпь;
- неправильное развитие молочных желез;
- появление волос над верхней губой, на подбородке, в области грудной клетки;
- недостаточный рост волос на лобке или в подмышечных впадинах;
- врожденные или приобретенные хронические заболевания;
- начало первой менструации пришлось на возраст старше 16 лет.
Если забеременеть не удается, не стоит сразу же думать, что проблема в женщине. По статистике, в 40% случаев бесплодия повинны мужчины. Предположить именно женское бесплодие можно только при хороших показателях спермограммы у мужчины, хотя обследование стоит начинать именно с супруги. Для этого есть несколько причин:
- Мужчины неохотно идут на унизительную процедуру — сдача спермы для спермограммы.
- Показатели спермограммы нестабильны , они могут зависеть от приема медикаментов, самочувствия, регулярности половой жизни и др. причин.
- Мужчине не всегда стоит знать о своем бесплодии . Многие женщины не хотят бегать по ЭКО (экстрокорпоральное оплодотворение) и тратить сотни тысяч рублей на процедуру, которая удается только в 20-24% случаев. Они просто беременеют «от соседа», ничего не говоря партнеру. Не нужно осуждать их за циничность: если мужчина бесплоден, то на ЭКО все-равно придется воспользоваться чужой донорской спермой, и неизвестно, как будет принят ребенок, зачатый таким образом.
Пройти обследование на бесплодие нужно женщине, когда у нее наблюдаются следующие симптомы:
- отсутствие менструации в течение 6 месяцев при условии отсутствия беременности;
- слишком обильные или, наоборот, скудные менструальные выделения;
- нарушение сроков менструального цикла;
- появление сильных болей во время месячных.
Что делать при бесплодии женщине? Нужно записаться к гинекологу и пройти обследование для выявления гинекологических заболеваний: заболевания яичников, проблемы неврологического характера, хронические болезни, выкидыши, ЗППП, заболевания гормональной природы, спайки.
Поскольку сам процесс оплодотворения происходит непосредственно в половых органах женщины и возможен при налаженной цикличной работе ее репродуктивной системы, выраженных симптомов мужского бесплодия нет. Обычно мужчины предполагают у себя бесплодие только после того, как в течение длительного времени попытки зачать ребенка остаются безуспешными, и партнерша первая проходит обследование на бесплодие, которое констатирует отсутствие каких-либо нарушений в ее здоровье.
При этом существуют некоторые признаки, которые должны подтолкнуть мужчину к ранней диагностике бесплодия:
- нарушения гормонального характера — смена настроения, изменения фигуры на женский тип, выпадение волос и т.д.;
- отсутствие спермы или ее выделение в скудных количествах;
- наличие припухлостей в грудной железе;
- эндокринные заболевания, в частности, сахарный диабет;
- ИППП;
- частые головные боли;
- атрофические изменения яичек;
- беспричинное снижение сексуального влечения.
Что делать при бесплодии мужчине? Пройти обследование у уролога на состоятельность мужской репродуктивной системы и в случае обнаружения проблем своевременно начать их лечить.
Для подтверждения женского бесплодия нужна основательная диагностика, которая может включать в себя различные схемы обследования женщины. Подробную тактику исследования здоровья пациентки подбирает врач, основываясь на первичном опросе, осмотре и сборе анамнеза.
Гинекологи нашей клиники рекомендуют пройти всего несколько тестов, которые помогают определиться с диагнозом в 90% случаев.
Диагностика бесплодия будет включать:
- Гинекологический осмотр. Даже на обычном осмотре с помощью кольпоскопа и зеркал, гинеколог увидит нет ли механических препятствий для проникновения сперматозоидов: воспаления влагалища и шейки матки, полипов, кондилом и эрозии шейки. Все эти состояния, хорошо лечатся, при этом ложиться в больницу нет необходимости.
- Мазок на инфекции . Половые заболевания — каждая третья проблема с зачатием связана со скрытыми половыми инфекциями. Выявив возбудителей, гинеколог подберет препараты, которые очень быстро избавят от проблемы. Лечение в среднем длится 7-10 дней, после чего можно подождать месяц и спокойно беременеть.
- УЗИ малого таза. Покажет есть ли врожденные патологии репродуктивных органов, значительные опухоли и.т.д. Если есть глобальные изменения, придется обращаться к хирургам и т.д.
- Анализ крови на половые гормоны. Покажет все ли хорошо с гормональным балансом. Гормональные нарушения — вторая причина бесплодия после ИППП. Восстановить гормональный баланс несложно, применяя гормонозаместительную терапию, когда восполняется баланс недостающих гормонов.
- Биохимический анализ крови . Показывает наличие заболеваний в организме, которые могут влиять и на репродуктивную функцию.
Дополнительные анализы, назначаемые по показаниям:
- Трансвагинальное УЗИ. Четко показывает состояние матки и придатков.
- Анализ крови ПЦР (на определенный возбудитель).
- Фолликулометрия. Методика УЗИ выявляющая день овуляции, когда может произойти зачатие.
Обычно вышеперечисленных анализов и инструментальных методов хватает, чтобы выявить причину сложностей с зачатием. При этом, даже если за время обследования наступит беременность, эти же тесты рекомендуется проходить в рамках планирования зачатия.
Расширенный список. который предлагают в клиниках репродукции, выглядит так:
- Функциональные тесты: цервикальный индекс, построение температурной кривой, посткоитальный тест.
- Определение содержания гормонов в моче и крови.
- Гормональные пробы, направленные на изучение реакции репродуктивных звеньев на различные виды гормонов.
- Определение концентрации антиспермальных тел в крови и цервикальной слизи.
- Обследование на ИППП.
- УЗИ органов малого таза.
- Диагностическое выскабливание полости матки.
- Кольпоскопия и рентгенография.
- Рентгенограмма маточных труб и матки.
- Обследования на туберкулез.
- Рентгенография черепа и т.д.
Для установления факта бесплодия и выяснения его причины могут дополнительно использовать лапароскопию и гистероскопию – хирургические методы диагностики.
Обследование пациента планируется индивидуально, количество и вид диагностических процедур определяется для каждого мужчины в отдельном порядке. Так, могут назначить следующие исследования:
Мы предлагаем начать с анализов и УЗИ. Мужчине для начала достаточно пройти: УЗИ мужских половых органов: мошонки и простаты и м азок на инфекции.
Если доказано, что женщина способна иметь детей, мужчине предлагается пройти:
- MAR-тест, определяющий соотношение здоровых сперматозоидов в эякуляте;
- анализы крови и мочи, в том числе исследование посторгазменной мочи;
- расширенный гормональный скрининг;
- посев эякулята;
- исследование центрифугированного эякулята;
- генетическая диагностика;
- исследования на ИППП и т.д.
Одна из важнейших диагностических процедур, позволяющих установить факт бесплодия у мужчины, — спермограмма. В лаборатории определяют количество и качество сперматозоидов, т. е. выявляют патологии спермы. Эта процедура обязательна для каждого протокола диагностики бесплодия.
Единственно верным решением в этом случае будет пройти лечение. В клинике Диана работают только высококвалифицированные специалисты, имеющие большой опыт работы с такими пациентами. Мы располагаем новейшей лечебно-диагностической базой, которая позволяет в короткие сроки провести технически сложное, но в обязательном порядке необходимое обследование пациента, выявить причину бесплодия и провести эффективное лечение, результатом которого станет счастливое родительство.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Дорожный конфликт на юго-западе Москвы закончился стрельбой, два человека попали в больницу, еще двое были задержаны, .
ОАО «МОЭК» опубликовала график планового отключения горячего водоснабжения в многоквартирных домах Москвы в 2016 году. .
ОАО «МОЭК» опубликовала график планового отключения горячего водоснабжения в многоквартирных домах Москвы в 2014 году. .
Как получить заочную консультацию, куда звонить, какие документы готовить, как получить направление и что делать, если в районной больнице отказываются выдать направление на лечение в другом городе.
Полис обязательного медицинского страхования очень полезная и нужная вещь. Он действует по всей стране, и, согласно Федеральному закону «Об обязательном медицинском страховании в РФ» № 323, на всей территории РФ по полису ОМС, застрахованные граждане имеют право на:
• Выбор города, медицинской организации, врача-специалиста;
• Предоставление плановой и экстренной медицинской помощи.
По полису ОМС можно бесплатно сделать множество анализов и обследований, в том числе магнитно-резонансную томографию, а также получить стационарную помощь при холецистите, мочекаменной болезни, язве желудка и т.д. Полный список заболеваний, лечение которых возможно получить в Москве по ОМС, анализов и исследований можно найти на сайте Московского городского фонда обязательного медицинского страхования. Питание, лекарства и расходные материалы так же должны предоставляться больницей бесплатно.
На уровне бесплатной плановой стационарной помощи, в системе ОМС работает более сорока медицинских учреждений, в которых трудятся высококлассные специалисты и представлено самое современное оборудование.
Но доступны ли московские стандарты качества иногородним пациентам?
Граждане РФ должны помнить, что право на получение плановой медицинской помощи, выбор города и учреждения гарантировано законом. Чтобы планово лечь в московскую больницу по системе ОМС, иногороднему пациенту необходимо пройти несколько важных, но несложных шагов.
Пациент должен обратиться к лечащему врачу в больнице или поликлинике своего города и взять направление на консультацию (или госпитализацию) в московскую больницу. Потом записаться на прием в поликлиническое отделение (с помощью системы ЕМИАС ) и уже от врача получить дополнительную информацию о возможности госпитализации, дате госпитализации и список необходимых анализов и документов.
Но организовать лечение в другом городе самому не всегда бывает просто. Направление на консультацию в больнице другого округа выписывается только в том случае, если там имеется специализированное отделение, которого нет в «родном» для пациента округе.
Для удобства граждан РФ, был создан некоммерческий проект «Столица здоровья».
«Столица здоровья» – помощь иногородним пациентам в получении плановой госпитализации в московский стационарах бесплатно по полису ОМС.
Если по каким-то причинам пациент не может взять направление в медицинском учреждении по месту прикрепления, можно позвонить по телефону специальной круглосуточной линии «Столица здоровья» для иногородних пациентов: 8 (495) 587-70-88 или оставить заявку на официальном сайте www.столицаздоровья.рф.
Операторы горячей линии готовы предоставить бесплатную информационную поддержку по возможностям первичной консультации и плановой госпитализации. Персональный куратор подскажет, входит ли необходимая помощь в перечень заболеваний по полису ОМС, поможет выбрать стационар, соответствующий диагнозу пациента, и оптимизирует процесс госпитализации.
Наличие направления не обязательно.Все услуги предоставляются бесплатно.
«Столица здоровья» предоставляет всем иногородним гражданам возможность получить онлайн консультацию врача больницы не выходя из дома.
После обращения на горячую линию, куратор поможет определиться с профильным медицинским учреждением и свяжет пациента со специалистом по профилю его заболевания. Пациент должен будет отправить по электронной почте копии своих медицинских документов лечащему врачу и, через некоторое время, от специалистов больницы пациент получит уже подтвержденный диагноз, список обязательных предоперационных анализов и решение о возможности госпитализации в это медицинское учреждение по полису ОМС.
Конечно, не по всем диагнозам можно принять решение, основываясь на высланных документах, и может потребоваться очный прием. Пациент может получить очную консультацию в Консультационно-диагностической клинике (КДП) больницы, где врач проведет осмотр, ознакомит пациента со списком обязательных предоперационных анализов и выдаст направление на госпитализацию.
Сроки ожидания госпитализации зависят от многих факторов: состояние больного, наличие свободных мест в стационаре, наличие у пациентов необходимых анализов. Куратор «Столицы здоровья» готов подобрать для каждого пациента удобную дату госпитализации.
Перед госпитализацией персональный куратор сообщит время, номер кабинета, проинформирует о дополнительных деталях, при необходимости, подскажет адрес больницы и предложит подробную схему проезда.
Сроки ожидания оказания высокотехнологичной медицинской помощи (ВМП) в стационарных условиях в плановой форме могут отличаться, так как устанавливаются в соответствии с приказом федерального органа исполнительной власти, осуществляющего функции по выработке и реализации государственной политики и нормативно-правовому регулированию в сфере здравоохранения.
Для плановой госпитализации пациенту необходимо иметь при себе:
- направление на госпитализацию (если есть)
- паспорт;
- страховой медицинский полис (также желательно предоставить его копию);
- пациентам, имеющим инвалидность — документ, подтверждающий группу инвалидности;
- сменную обувь;
- предметы личной гигиены.
Для ускорения сроков ожидания госпитализации необходимо иметь обязательный минимальный объем обследования для плановой госпитализации (сроки действия результатов обследования лучше уточнять у лечащего врача московской больницы):
- Общий анализ крови — 14 дней
- Общий анализ мочи — 1 месяц
- Биохимический анализ крови (глюкоза, общий билирубин и его фракции, АСТ, АЛТ, мочевина, креатинин, щелочная фосфатаза, белок) — 14 дней
- Коагулограмма — 14 дней
- Анализы крови на ВИЧ, маркеры гепатита В и С — 1 месяц
- Анализ крови на сифилис (реакция Вассермана) — 1 месяц
- Группа крови и резус фактор (учитывать наличие результата на бланке ЛПУ)
- Рентгенография грудной клетки или флюорография — 1 год
- ЭКГ — 1 месяц
- Консультация терапевта — 1 месяц
- Консультация инфекциониста по показаниям — 14 дней.
После госпитализации куратор продолжит получать информацию о пребывании пациента в стационаре до его выписки и, при необходимости, будет готов оказать информационную поддержку.
Примерно в 40-45% случаев бесплодных браков ответственность лежит именно на мужчине, так как мужское бесплодие является довольно распространенным явлением.
При трудностях с зачатием к врачу должны отправиться оба супруга, обследование мужчины на бесплодие не менее важно, чем женщины.
Существует несколько причин, которые препятствуют естественному зачатию, среди которых: нарушение проходимости семявыносящих путей, иммунологический, психологический фактор и пр. А значит, диагностика мужского бесплодия должна проводиться всесторонне.
Как правило, первый тест на бесплодие у мужчин проводится посредством сдачи эякулята (спермограмма). Она подскажет врачу, как определить причины нарушения фертильности, если они присутствуют. По результатам спермограммы назначаются дополнительные исследования, если это будет необходимо (анализы на мужские гормоны, проверка проходимости семявыносящих путей, эректильной дисфункции и т.п.).
Администрация клиники принимает все меры по своевременному обновлению размещенного на сайте прайс-листа, однако, во избежание возможных недоразумений советуем уточнять стоимость услуг в регистратуре или по телефону 8 (800) 551-99-03 .
Стать отцом – такое желание посещает множество мужчин, однако некоторые из них сталкиваются с трудностями при его воплощении в реальность. Если на протяжении года активной половой жизни без контрацептивов у партнерши не наступает беременность, то становится возможным говорить о таком диагнозе, как бесплодие.
Для успешного преодоления проблемы рекомендуется пройти комплексное обследование, в ходе которого назначается ряд исследований, в том числе анализ на гормоны у мужчин, спермограмма и иные. Многообразие причин бездетности, сложная лабораторная диагностика мужского бесплодия, сложность взаимодействия между мужскими половыми железами с другими органами эндокринной системы — все эти факторы усложняют диагностику и лечение нарушений репродуктивных функций у мужчины. Поэтому обследование лучше проходить в клинике, где для этого есть и необходимое оборудование, и опытные специалисты.
Перед тем как проверить мужчину на бесплодие с помощью лабораторных исследований, специалист собирает и оценивает данные анамнеза, среди которых наибольший интерес вызывают сведения о перенесенных урогенитальных заболеваниях и фертильности (гонорея, хламидиоз, микоплазмоз и пр.). Кроме того, изучается образ жизни пациента, хронические заболевания и перенесенные хирургические операции, которые потенциально могли бы стать причиной невозможности зачатия. Также выясняется, как долго не наступает зачатие, наличие абортов и беременностей у партнерши и т.п. Подобные сведения актуальны, если планируется ЭКО при мужском бесплодии.
Анализы на бесплодие у мужчин начинаются с исследования спермограммы. Данный анализ является обязательным, для получения верных результатов следует воздерживаться от половых отношений 48-72 часа. В этот период не разрешается употребление алкоголя, сильнодействующих лекарств, посещение сауны и бани. Если зафиксированы патологические изменения в эякуляте, то потребуется повторная сдача анализа спустя 2 недели. Аналогичное исследование проводится и при проведении ЭКО при мужском бесплодии.
В рамках спермограммы иногда проводятся некоторые другие анализы при мужском бесплодии. Чаще всего – MAR-тест. Исследование предназначено для выявления числа сперматозоидов, которые могут быть покрыты антиспермальными телами, что делает оплодотворение невозможным. Если таких сперматозоидов зафиксировано свыше 50%, то ставится диагноз «иммунологическое бесплодие».
Согласно которому определяется титр антиспермальных антител в сыворотке крови мужчины и его партнерши.
В ходе которого оценивается выраженность вторичных половых признаков, изучается состояние полового члена, яичек, грудных желез, распределение волосяного покрова на теле. При осмотре врач методом пальпации оценивает размеры, консистенцию и расположение яичек в мошонке.
Позволяет получить сведения об отделяемом мочеиспускательного канала, семенных пузырьков.
- Бактериологический анализ.
- Исследуется секрет предстательной железы.
- Определение группы крови, резус-фактора.
- Биохимический анализ крови.
- Тесты на наличие инфекций.
- Общий анализ крови.
- Анализ на гормоны у мужчин.
Если во время первого этапа обследования не была обнаружена причина бесплодия, то специалист назначает ряд дополнительных анализов и исследований, среди которых:
- Расширенный анализ на гормоны у мужчин (ФСГ, ЛГ, тестостерон, секс-гормон связывающего глобулина), который актуален при выраженной азооспермии и патоспермии.
- Если подозревается опухоль гипофиза, то рекомендуется проверить уровень пролактина.
- Ультразвуковое исследование мошонки, которое проводится также для ЭКО при мужском бесплодии.
- Его цель – исследование структурных изменений и обнаружение патологий в придатках, яичках и предстательной железе.
- Метод ТРУЗИ предназначен для выявления изменений в семенных пузырьках, если присутствуют врожденная агенезия семявыносящего протока либо обструкция их дистальных отделов.
- Доплеровское исследование позволяет обнаружить субклиническое варикоцеле, наличие венозного рефлюкса в системе яичковых вен.
- ИФА совместно с ПЦР для выявления инфекций, передающихся половым путем. Генетические исследования, в том числе кариотипирование.
- Исследование центрифугата эякулята обычно назначается при необструктивной азооспермии.
- Изучение посторгазменной мочи.
- Биопсия яичка с диагностической целью проводится достаточно редко. Чаще всего данная операция требуется для проведения ЭКО при мужском бесплодии.
При планировании беременности посредством ЭКО требуется проведение всестороннего исследования мужского организма, которое состоит из двух этапов.
Первоначально тщательно собирается и изучается анамнез, расшифровываются анализы спермограммы. После этого назначается ряд диагностических мероприятий, результаты которых предоставят полную картину состояния организма мужчины.
Первичные анализы на бесплодие у мужчин заключаются в сборе анамнеза, где содержатся все сведения о том, какими заболеваниями страдал пациент. Проводится осмотр и УЗ-исследование. Также назначаются анализы мужчине на установление иммунологического фактора бесплодия и спермограмма.
Перед сдачей спермы на анализ настоятельно рекомендуется половой покой в течение 48-78 часов. Если же фиксируется патоспермия, то через полмесяца потребуется повторная сдача эякулята.
Определить иммунологическую причину бесплодия можно посредством специальных тестов, благодаря которым определяется наличие антиспермальных антител в эякуляте и сыворотке крови. Для этого назначаются ИФА-титр антител и MAR-тест. Если исследование дает положительный результат, то речь идет об иммунологическом факторе бесплодия.
Проверка на бесплодие у мужчин на втором этапе предполагает исследование гормонального профиля, анализ постооргазменной мочи (при ретроградной эякуляции). Также обязательно определяется наличие возбудителей инфекций в мочеполовой сфере, проводится генетическое обследование.
- Анализы на гормоны мужчине позволяют узнать точный уровень ЛГ, ФСГ, ГСПГ и тестостерона. Если есть подозрение на наличие нарушений в деятельности щитовидной железы либо опухоли в гипофизе, то рекомендуется определить уровень тиреоидных гормонов и пролактина.
- Ультразвуковое исследование предоставляет возможность оценить структуру предстательной железы, а также органов мошонки. Патология семенных пузырьков выявляется с помощью методики ТРУЗИ.
- Диагностика бесплодия у мужчин осуществляется методом допплера. Для этого проводится доплеровское исследование сосудов мошонки, благодаря чему определяется субклиническая форма варикоцеле, а также наличие рефлюкса в яичковой венозной системе.
- Пиоспермия может быть обнаружена в ходе посева спермы с микроскопией эякулята.
- Проверка на наличие ИППП осуществляется методом ИФА и ПЦР-диагностикой.
- Необструктивная азооспермия диагностируется путем изучения центрифугата эякулята.
Если подозревается ретроградная эякуляция, т.е. в мочевой пузырь проникает сперма, то назначается анализ посторгазменной мочи. Столь обширное исследование позволяет выявить точную причину мужской формы бесплодия и назначить квалифицированное лечение.
Чтобы на свет появился здоровый малыш, беременность нужно планировать. Для этих целей также необходимо пройти обследование. Анализы мужчине при планировании беременности покажут имеющиеся отклонения в организме и своевременно пройти лечение. Конечно, перечень исследований при планировании зачатия для мужчин будет короче, чем для женщин — ведь женщина не только участвует в зачатии, от состояния ее здоровья зависит возможность выносить плод. Тем не менее, обследование мужчины перед зачатием является таким же важным.
Если вы ищете, где провериться на различные заболевания мужской половой системы, обращайтесь в клинику «АльтраВита». Здесь можно быстро и без очередей пройти все необходимые исследования и получить по ним консультацию у опытного андролога. Цены на анализ на бесплодие у мужчин здесь вполне доступные.