Известная истина о том, что болезнь легче предупредить, чем её лечить — приобретает особую актуальность именно в настоящее время. Ухудшение экологии, психо-эмоциональное напряжение, материальные затруднения и погрешности в питании приводят всех нас в состояние хронического стресса, что влечет за собой снижение иммунитета, повышение восприимчивости к инфекционным заболеваниям и росту злокачественных новообразований. Особенно эта проблема касается женщин.

Многие патологические процессы половых органов и молочных желез длительное время могут протекать бессимптомно, что нередко является причиной развития ряда тяжелых осложнений.
Выявить скрытое течение инфекционного или предракового процесса, излечить или добиться стойкой ремиссии при уже имеющейся патологии Вам поможет гинекология медицинского центра «Линия Здоровья».
Врач-гинеколог — специалист, который занимается диагностикой, лечением и предупреждением женских болезней — воспалительных процессов придатков и матки, эрозии шейки матки, кондилом, кольпитов, циститов и много другого. А успешное лечение возможно только при условии доверия между пациентом и врачом.
Только на консультации у гинеколога можно выяснить причины и определиться с тактикой лечения таких заболеваний, как воспалительные процессы придатков и матки, эрозия шейки матки, кондиломы, кольпиты, циститы и др.
К сожалению, многие из них протекают бессимптомно и женщина чувствует себя абсолютно здоровой, в то время как уже имеющиеся заболевания могут переходить в хроническую стадию, лечить которую гораздо труднее и дольше.
Вот почему врачи-гинекологи рекомендуют профилактические осмотры раз в полгода.
Обследование у гинеколога необходимо при нарушениях менструального цикла (нерегулярные менструации, их отсутствие, болезненные менструации, скудные или обильные менструации), гормональных нарушениях (синдром поликистозных яичников, гиперандрогения, гиперпролактинемия, синдромы истощенных и резистентных яичников, нейрообменноэндокринный синдром), при таких заболеваниях, как миома матки, эндометриоз, кисты яичников и др. Выяснение причин невынашивания беременности, угрозы прерывания беременности ранних сроков также приводят на прием к гинекологу.
В нашем медицинском центре применяются современные лабораторные методы исследования, включая цитологию, кольпоскопию, УЗ-диагностику.
Диагностика и лечение гинекологических заболеваний
ЗППП — это болезни, передающиеся от одного человека другому половым путем, включая орально-генитальный и анально-генитальный контакты. Для некоторых заболеваний достаточно актуальным является бытовой путь передачи возбудителя. В настоящее время гинекология знает более 20 таких заболеваний. Высок риск заражения не только полового партнера, но и плода внутриутробно.

Насторожить и явиться поводом для безот- лагательного визита к врачу-гинекологу должно появление таких жалоб , как:
- зуд и жжение в области половых органов;
- частое, болезненное мочеиспускание;
- необычные выделения и запах из половых органов;
- покраснение в области половых органов и заднего прохода;
- появление сыпи на теле;
- язвочки, пузырьки, прыщики, папилломы на половых органах, вокруг анального отверстия, во рту, на губах;
- увеличение лимфатических узлов, особенно в паховой области;
- боль внизу живота, боль во влагалище во время полового акта, кровянистые выделения из влагалища между менструациями.
ЗППП могут протекать абсолютно бессимптомно либо в скрытых формах, когда жалобы незначительные и с течением времени исчезают вообще. Правильно поставить диагноз, назначить индивидуально подобранную терапию и определить сроки и способы контроля эффективности лечения поможет наша гинекология с использованием современных методов лабораторной диагностики ЗППП.
Мы также проводим диагностику и лечение предраковых заболеваний шейки матки и вульвы с использованием кольпоскопии, т.е. оценки состояния эпителия слизистой оболочки под микроскопом.
В нашем центре применяются уникальные методики хирургического лечения предраковых патологий шейки матки и вульвы с применением радиоволн и инфракрасного излучения. Отличительной особенностью данных методик является их безболезненность, атравматичность, высокая эффективность и отсутствие формирования грубой рубцовой ткани и посткоагуляционных осложнений.
Используя в процессе диагностики гинекологических заболеваний современный ультразвуковой аппарат, мы можем выявить не только патологию анатомического строения органа, но что самое главное, оценить характер кровотока в нем, изменения которого могут определить доброкачественность или злокачественность процесса.
Мы поможем Вам выявить и откорректировать изменения гормонального фона организма, которые нередко приводят к развитию гиперпластических процессов матки и молочных желез, нарушениям менструального цикла и развитию бесплодия.
С учетом Ваших индивидуальных особенностей, наши гинекологи подберут для вас метод контрацепции и дадут квалифицированный совет при планировании желанной беременности.
Дорогие женщины! Не откладывайте надолго посещение гинеколога. Этим Вы сохраните своё женское здоровье, что является самой главной ценностью, так как именно Вам предназначена главная роль в продолжении рода человеческого.
Лечение эрозии шейки матки
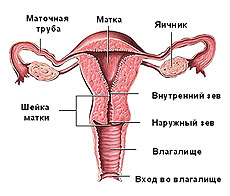
Эрозия шейки матки (эктопия) — это патологический очаг на шейке матки, имеющий ярко-красный цвет, с неровными краями и буристой поверхностью, который, как открытая рана, является мишенью для постоянной атаки вирусов высокого онкогенного риска и патогенных микроорганизмов.
Причины возникновения этой патологии до настоящего времени окончательно не установлены. В основе возникновения этого заболевания лежит множество факторов. Наиболее часто имеют место гормональные нарушения, воспалительные заболевания женских половых органов, изменения в иммунной системе общего и местного характера и экологические изменения в половых путях женщины (влагалище).
Возникновению также могут способствовать осложненные роды и прерывания беременности, которые изменяют форму шейки матки и приводят к возникновению надрывов, разрывов в органе и выворота слизистого канала шейки матки.
Встречается и врождённая эрозия шейки матки . Её выявляют у девочек с периода новорожденности, и существует она до пубертатного периода (23-25лет). В более позднем возрасте она может зажить самостоятельно. В остальных случаях эрозия носит приобретенный характер.
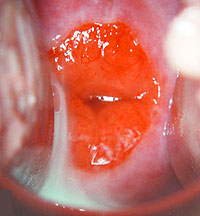
Отдельно выделяют эрозию рецидивирующую , то есть когда имеет место её повторное появление после полного излечения в прошлом.
Особо нужно отметить, что все виды могут быть не осложненными, не причинять никаких жалоб и страданий женщине. Они не требуют лечения ввиду самопроизвольного заживления. Однако продолжаться это состояние может достаточно длительный период, и предсказать его прогноз в некоторых случаях достаточно сложно.
Осложнённые, как правило, сопровождаются воспалительными явлениями, нарушением формы органа, высокой инфицированностью влагалища и при отсутствии соответствующего лечения (особенно при заболеваниях, передающихся половым путем), могут способствовать возникновению предраковых заболеваний (дисплазий) шейки матки.
Относительно часто у пациенток после самопроизвольного заживления, либо если лечение эрозии шейки матки было проведено неверно, на данном месте возникает закупорка шеечных желез, или, так называемые регенционные кисты, которые, к сожалению, могут не вызывать неприятных ощущений и выявляются только во время профилактического осмотра. В других случаях (более редких) в них также могут возникать и развиваться дисплазии и даже опухоли.
Спустя 2 месяца после родов каждая женщина должна пройти контрольное гинекологическое обследование у акушера-гинеколога с обязательным проведением онкоцитологического исследования шейки матки.
Лечение эрозии шейки матки в медицинском центре «Линия Здоровья» проводится консервативными и хирургическими методами. Консервативные методы включают в себя проведение медикаментозного лечения и методы нетрадиционной терапии (в частности, физиотерапию). Длительность лечения всегда индивидуальна, но с соблюдением осторожности.
Из фармакологических препаратов наиболее часто применяют противовоспалительные средства, а также те, которые устраняют гормональные и иммунные нарушения в организме, нормализуют экологию влагалища. Особо следует выделить обязательное лечение заболеваний (инфекций), передающийся половым путем.
Хирургические методы лечения подразделяются на методы локального удаления поталогического очага и собственно хирургическое лечение.
Методы удаления подразделяют по его степени агрессивности воздействия на ткани. В зависимости от используемого лечебного фактора применяют:
- химическую коагуляцию;
- диатермоэлектрохирургию;
- криогенную коагуляцию;
- лазерную хирургию;
- радиоволновую, ультрозвуковую и плазменную кострукцию.

Химическая коагуляция считается наиболее щадящим методом и проводится препаратом «Солковагин». Это относительно новый метод лечения. «Солковагин» представляет собой смесь органических кислот, избирательно влияющих на поврежденную ткань и не затрагивающих здоровую ее часть. Применять «Солковагин» можно у нерожавших и мало рожавших пациенток, которым предстоят роды. Обязательным условием эффективного лечения является отсутствие воспалительных и предраковых изменений. Часто данным методом долечивают эрозию после других видов прижигания.
Диатермоэлектрохирургия , или воздействие на эрозию шейки матки токами высокой частоты, в настоящее время применяется в большинстве женских консультаций. Недостатком метода является относительно большая частота (47%) побочных явлений и осложнений. Заживление происходит длительно и часто некачественно. Выполняется эта процедура на первой неделе после окончания менструации при отсутствии противопоказаний (воспалительные явления т.д.).
Более щадящими являются методы криогенной, лазерной и радиоволновой хирургии. Эти методы целесообразно применять по показаниям молодым женщинам, планирующим в будущем беременность и роды.
Криогенную терапию проводят путём прикладывания специальных криозондов. На месте очага образуется ледяное покрытие, а далее формируется «влажный» струп. В течение 2-3 недель после криотерапии женщину будут беспокоить жидкие водянистые выделения. В это время рекомендуется обильное питье, в частности, минеральная вода с высоким содержанием солей. Заживление происходит относительно медленно (2 месяца), но качественно.
При лазерокоагуляции используется энергия высокоэнергетических лазеров, превращающаяся в тепло, которое при воздействии на ткань вызывает эффект коагуляции (прижигание) или разрыва (разреза) ткани. Кроме местного эффекта, лазеры благотворно влияют на женский организм в целом.
Все перечисленные коагуляционные методы лечения требуют обязательного лечения ожоговой раны врачом акушером-гинекологом.
Радиоволнами осуществляют набор биопсийного материала для гистологического исследования, коагуляцию, распыление токов по поверхности очага и разрез ткани с удалением всего очага. Процедура выполняется идентично лазерному воздействию. Но в отличии от лазера, на месте аппликации образуется не струп, а тонкая защитная пленка, под которой в течение месяца и происходит заживление. При этом посещение женской консультации не требуется.
Получить дополнительную информацию и записаться на приём к врачу-гинекологу можно по телефонам (0163) 63·66·01, 63·66·02, 63·66·70.