Микроскопическое исследование спермы может быть рекомендовано парам, мечтающим о ребенке, но испытывающим проблемы с зачатием.

При необходимости экстракорпорального оплодотворения ооцитов потребуется предварительное микроскопическое исследование спермы.

Тест «смешанная антиглобулиновая реакция сперматозоидов» преимущественно рекомендован мужчинам фертильного возраста.

Исследование антител к антигенам спермальной жидкости в плазме крови может быть рекомендовано в качестве дополнительной меры к тесту «смешанная антиглобулиновая реакция сперматозоидов».

Сдать биоматериал на анализы можно не выходя из дома — удобно и быстро.
Контроль качества лабораторных исследований, осуществляемый по международным стандартам, повышает вероятность получения достоверных результатов анализов.

Спецпредложения, скидки и акции частных лабораторий помогут сэкономить на медицинских услугах.
Число пар, годами мечтающих о ребенке, но испытывающих проблемы с зачатием, довольно велико. И почти в половине случаев бесплодие обусловлено мужским фактором. Поэтому обследование мужского здоровья имеет такое же большое значение, как и женского, а важнейшим звеном в исследовании детородной функции мужчин является спермограмма. Как сдавать анализ спермограммы — именно об этом и пойдет речь в нашей статье.
Что такое спермограмма
Термин «спермограмма» означает лабораторное исследование спермы с целью оценки мужской фертильности, то есть способности сперматозоидов оплодотворить женскую яйцеклетку. Этот анализ также необходим для диагностики возможных заболеваний мужской половой системы.
Свойствами мужского эякулята ученые интересовались издавна — имеются сведения об исследовании спермы, проведенном еще в XVII веке, в ходе которого было выявлено, что подвижность сперматозоидов у мужчин отличается: у некоторых она может быть снижена, а у других — и вовсе отсутствовать. Первые методики количественного анализа спермы были разработаны в первой трети ХХ века. Тогда же и были заложены основы того, как сдают спермограмму мужчины в наше время.
Сегодня спермограмма представляет собой объективный метод лабораторной диагностики, позволяющий максимально точно оценить оплодотворяющую способность мужчины, проанализировав эякулят по ряду важнейших параметров. По результатам спермограммы делается вывод о возможном мужском бесплодии и о наличии урологических заболеваний.
При этом нужно иметь в виду, что клетки, участвующие в процессе образования сперматозоидов, очень уязвимы. Во внешней среде существует масса вредных факторов (физических, химических и биологических), способных оказать негативное влияние на эти клетки. Выявить факторы и устранить их влияние — вот задача, от решения которой зависит успешность лечения.
Стандартная спермограмма содержит две основные категории признаков. Первая категория — это макроскопические характеристики, которые отражают физико-химические показатели семенной жидкости: объем полученной спермы, ее цвет, запах, консистенцию, вязкость, время разжижения, кислотность среды, наличие слизи.
Вторая категория отражает микроскопические характеристики клеточных элементов (количество и подвижность сперматозоидов, число лейкоцитов, наличие эритроцитов, агглютинации (слипания) и агрегации сперматозоидов) и особенности строения клеток (процент нормальных, аномальных и незрелых форм).
Исследование эякулята при помощи микроскопа проводит квалифицированный лаборант-сперматолог. Результаты стандартной спермограммы обычно готовы на следующий день. Заключение по срочной спермограмме может быть предоставлено через три–пять часов после сдачи анализа.
В каких случаях назначают анализ эякулята
Спермограмма необходима в рамках исследования причин бесплодия супружеской пары, ведь, как уже говорилось, нередко оно зависит от мужского фактора. Исследование позволяет диагностировать мужское бесплодие после перенесенных травм, инфекционных заболеваний, гормональных нарушений, а также появившееся в результате хронических болезней, например простатита или варикоцеле. Кроме того, анализ назначается в процессе лечения от бесплодия для контроля результативности проведенной терапии.
Спермограмма является обязательным анализом при подготовке пары к процедуре искусственного оплодотворения методами ЭКО или ИКСИ. Сдать тест на спермограмму также необходимо, если мужчина желает стать донором спермы или готовится к криоконсервации мужских половых клеток.
Как сдавать эякулят на спермограмму
Очень важным является вопрос, как правильно сдать биоматериал для анализа, ведь от этого зависит достоверность результата. Существует несколько простых правил, соблюдение которых обеспечит максимальный уровень точности.
Итак, как нужно подготовиться к спермограмме?
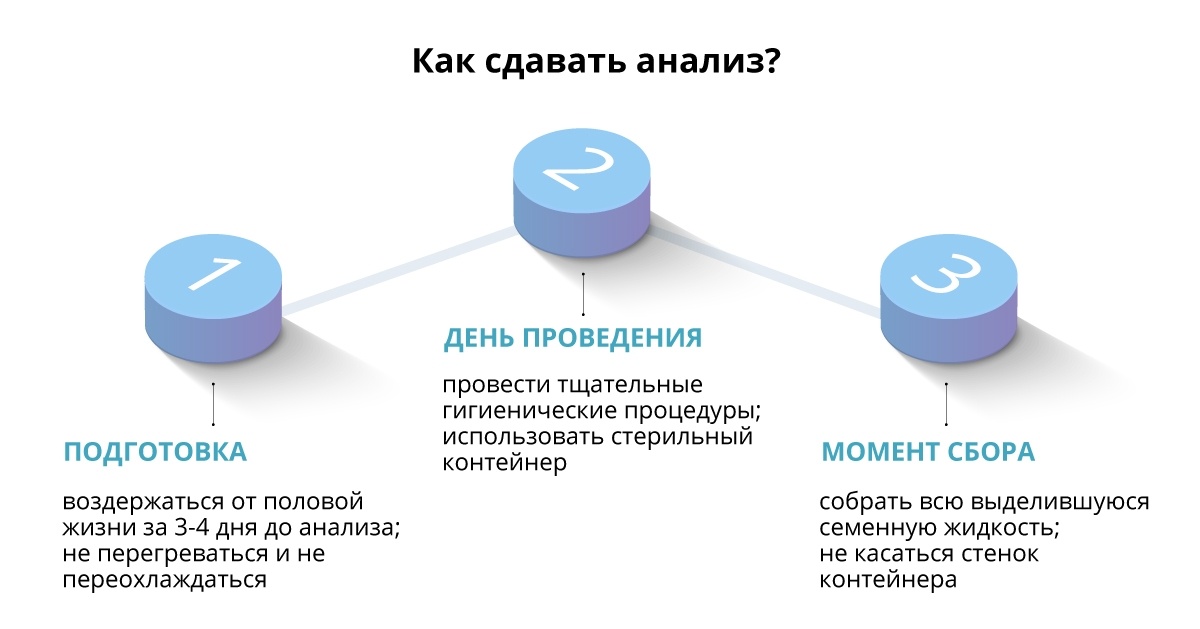
- Во-первых, на этапе подготовки мужчине необходимо воздержаться от половой жизни в течение нескольких дней. Оптимальный срок врачи определяют как три–четыре дня, а минимально допустимый — 48 часов. В это время следует отказаться от употребления алкоголя, приема медикаментов, посещения бани и сауны, нельзя допускать переохлаждения и даже включать подогрев автомобильного кресла по пути в лабораторию для сдачи эякулята.
- Во-вторых, в день проведения исследования нужно тщательно промыть теплой водой с мылом отверстие мочеиспускательного канала, чтобы соблюсти гигиеническую чистоту биоматериала. Ради этой же цели сдавать сперму можно только в специальном стерильном контейнере. Использовать какие-то иные емкости, в том числе и презерватив, запрещено, чтобы не исказить результаты анализа. Поскольку вещества, которые применяются при изготовлении презерватива, могут повлиять на подвижность сперматозоидов.
- Третий момент касается непосредственного сбора эякулята, который необходимо получить путем мастурбации. Принципиально важно собрать всю выделившуюся семенную жидкость, не касаясь при этом стенок контейнера. Дело в том, что объем спермы также является одним из критериев оценки.
Существует два варианта, как сдавать сперму на спермограмму. Первый — собрать биоматериал дома и привезти в лабораторию. Второй — приехать в клинику и провести сбор спермы непосредственно на месте. Первый вариант, возможно, предпочли бы многие мужчины, ведь собрать эякулят дома, в привычной обстановке, комфортнее. Однако это сопряжено с определенными трудностями: доставить сперму в лабораторию необходимо в течение часа после получения, в герметично закрытой стерильной емкости, соблюдая тепловой режим — не перегревая и не переохлаждая.
Здесь нужно отметить, что далеко не каждая лаборатория принимает на исследование привезенный биоматериал. Это объясняется тем, что специалисты лаборатории не могут получить никаких гарантий, что правила транспортировки биоматериала были соблюдены. Большинство лабораторий, работающих на результат, берутся за исследование только того эякулята, который получен непосредственно на их территории. Конечно, многих мужчин волнует вопрос, как сдают сперму на спермограмму в клинике. Безусловно, здесь создаются все условия для физического и психологического комфорта клиента. Обустраиваются специальные комнаты стимуляции с соответствующей задаче обстановкой.
Конечно, как лучше сдать биоматериал для спермограммы, решать самому мужчине. Однако, чтобы добиться поставленных целей, необходимо действовать в строгом соответствии с установленными правилами.
Расшифровка результатов исследования: норма и возможные отклонения
Как ни странно, в России нет стандартов, утвержденных на федеральном уровне и обязательных для исполнения всеми участниками рынка медицинских услуг по лабораторной диагностике, которые бы четко прописывали, как сдавать спермограмму и трактовать результаты. Поэтому разные лаборатории предъявляют различные требования к клиентам на этапе приема биоматериала. Также существенные отличия имеют значения нормативных показателей и их интерпретации.
Определенным ориентиром могут служить рекомендации Всемирной организации здравоохранения, которая регулярно пересматривает референсные значения для спермограммы по результатам проведенных клинических исследований. Так, на данный момент действуют нормы, рекомендованные ВОЗ в 2010 году (см. табл. 1) [1] . Однако далеко не каждая лаборатория в Москве и в стране в целом ориентируется на эти рекомендации.
Таблица 1. Показатели нормы в соответствии с Руководством ВОЗ по исследованию и обработке эякулята человека (пятое издание).
Макроскопическая оценка эякулята
Специфический запах спермина
Микроскопическая оценка эякулята
Количество сперматозоидов в 1 мл
Общее количество сперматозоидов в эякуляте
Подвижность сперматозоидов
Быстрая прогрессивная подвижность (А)
Медленная прогрессивная подвижность (В)
Прогрессивно-подвижные А + В или PR, progressive motility
Непрогрессивная подвижность, отсутствие поступательного движения (С)
Всего подвижных (А + В + С или PR + NR)
Неподвижные сперматозоиды (IM, immotility)
Жизнеспособность (окраска по Блюму)
Морфология сперматозоидов
Дефекты головки, шейки, средней части, хвоста
Клетки сперматогенеза (на 100 сперматозоидов)
Остаточные тельца (свободные цитоплазматические капли)
Таким образом, индекс фертильности оценивается как высокий при количестве подвижных сперматозоидов на уровне 30%. Показатели в диапазоне от 14 до 30% позволяют установить средний индекс фертильности, а менее 14% — низкий.
В оценке оплодотворяющей способности мужчины принципиально важно учитывать все показатели спермограммы одновременно. Кроме того, характеристики эякулята весьма изменчивы, а за три месяца он обновляется полностью. Именно поэтому перед анализом необходимо проконсультироваться у врача, как правильно сдавать спермограмму. Известно, что стандартное обследование состоит из двух–трех спермограмм, полученных с определенными интервалами времени, чтобы сформировать максимально объективную картину мужского здоровья.
По результатам анализа могут быть зафиксированы определенные отклонения от референсных значений (см. табл. 2).
Таблица 2. Типичные характеристики, выявленные по результатам спермограммы.
Расшифровка
Все характеристики спермы соответствуют нормативным показателям
Общее число, процент прогрессивно-подвижных (А + В) и морфологически нормальных сперматозоидов соответствуют норме или превышают ее
Отсутствие сперматозоидов и клеток сперматогенеза
Отсутствие сперматозоидов при наличии клеток сперматогенеза и секрета простаты
Слишком большой объем спермы или повышенное число сперматозоидов в ней
Объем полученной спермы ниже нормы
Общее число сперматозоидов ниже нормы
Общее число и процент морфологически нормальных сперматозоидов ниже нормы
Общее число и процент прогрессивно-подвижных сперматозоидов (А + В) ниже нормы
Общее число, процент прогрессивно-подвижных (А + В) и морфологически нормальных сперматозоидов ниже нормы
Процент прогрессивно-подвижных сперматозоидов (А + В) ниже нормы
Процент прогрессивно-подвижных (А + В) и морфологически нормальных сперматозоидов ниже нормы
Наличие в сперме эритроцитов
Количество лейкоцитов в сперме превышает референсные значения
Процент морфологически нормальных сперматозоидов ниже нормы
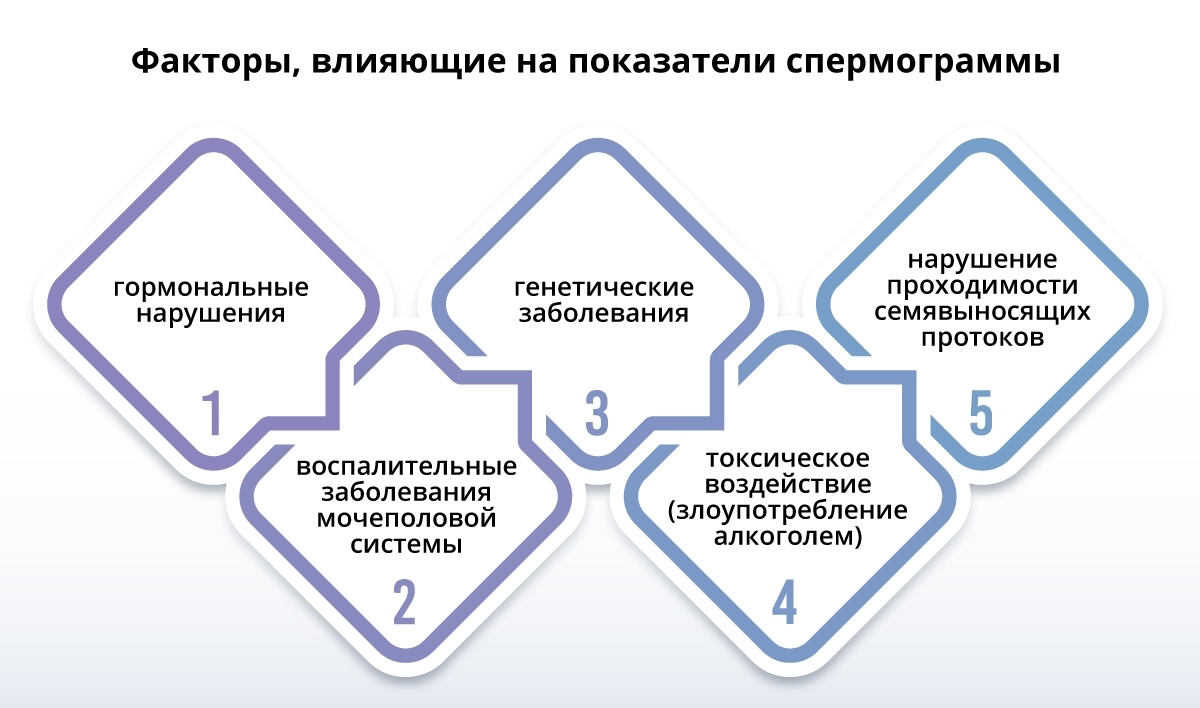
Выявленные патологии могут быть обусловлены различными причинами, такими как хронические воспаления, наличие инфекций, генетические болезни, гормональные нарушения, последствия рентгеновского или радиационного облучения, воздействие свинца или ртути, токсическое проявление медикаментов или алкоголя. Кроме того, некоторые проблемы возникают из-за непроходимости семявыносящих протоков.
Спермограмма не только позволяет оценить репродуктивную функцию мужчины, но и отражает его образ жизни. Несомненно, результаты анализа нельзя трактовать по шаблону. Все выводы и интерпретации спермограммы может делать только квалифицированный врач-андролог, который способен учесть массу индивидуальных нюансов. Именно от этапа расшифровки зависит точность диагностики и правильность назначенного лечения. Причем диагноз ставится на основе спермограммы и полного анамнеза пациента, результатов других обследований и анализов.
Что же делать, если результаты спермограммы далеки от нормативных значений? Как правило, прежде чем делать выводы, требуется сдать спустя одну–две недели повторную спермограмму. Кроме того, могут быть назначены дополнительные анализы, в зависимости от выявленной патологии, для уточнения диагноза. Например, если есть подозрение на гормональные нарушения в организме, следует проверить уровень ФСГ, ЛГ, тестостерона, пролактина.
В определенных ситуациях пациенту может быть рекомендовано такое исследование, как расширенная спермограмма: сдать биоматериал для исследования нужно, чтобы получить наиболее полную картину состояния половой функции мужчины. Помимо стандартных параметров, расширенная спермограмма включает в себя биохимический анализ спермы для определения концентрации лимонной кислоты, белка, цинка и фруктозы в эякуляте. Этот анализ дает представление о функционировании предстательной железы и всей половой системы.
Не менее важным анализом является и фрагментация ДНК сперматозоидов, которая оценивает количество поврежденных клеток и качество генетического материала. Кроме того, в расширенную версию входит MAR-тест, позволяющий выявить наличие антиспермальных антител на подвижных сперматозоидах, что является признаком иммунологической несовместимости пары.
Где можно пройти исследование?
Вопрос, где лучше сдать спермограмму, безусловно, очень важный. Ведь этот анализ для мужчины представляет определенную сложность — прежде всего психологического свойства. А главное — результат этого исследования должен максимально точно отражать реальную картину, не может быть ни малейших сомнений в достоверности подсчетов и добросовестности специалистов лаборатории.
Поэтому решение о том, где сдать спермограмму, должно быть продуманным и взвешенным. Возможно, обращаться в лабораторию за этим же исследованием придется еще не раз, а потому следует сразу выбрать лучшее место и специалистов, которым можно довериться.
В столице есть несколько сотен диагностических центров, где можно сдать спермограмму. Во-первых, это государственные и частные клиники и центры репродукции, которые занимаются диагностикой и лечением бесплодия, а также реализацией программ искусственного оплодотворения. Большинство организаций такого профиля имеет собственные клинические лаборатории, где можно сдать биоматериал на анализ, получить консультацию по расшифровке спермограммы у профильных специалистов и пройти дальнейшее лечение выявленных патологий.
Также с этим вопросом можно обратиться в лаборатории при научных центрах и медицинских институтах. В таких учреждениях работают квалифицированные врачи, занимающиеся как практической медициной, так и научно-исследовательской работой. Однако стоит отметить, что указанные лаборатории, как правило, не могут похвастаться наличием условий для психологического комфорта пациента, а также ведут прием по предварительной записи, что диктует довольно строгие временные ограничения.
Наконец, еще одна категория учреждений, где сдать анализ спермограммы можно быстро и эффективно, — это крупные сети диагностических лабораторий, предоставляющие исследования экспертного уровня на самом современном оборудовании. Среди неоспоримых достоинств этой группы — развернутая сеть офисов с удобными транспортной доступностью и режимом работы. Исследование будет проведено в кратчайшие сроки, а результат можно получить даже по электронной почте, если нет времени или возможности посетить офис. Кстати, среди таких крупных компаний европейского уровня можно найти лаборатории, соблюдающие рекомендации ВОЗ, в том числе и касающиеся анализа спермограммы.
Сколько стоит сдать эякулят на анализ спермограммы?
Стоимость спермограммы определяется несколькими факторами. Например, скоростью выполнения анализа, набором исследуемых параметров, качеством используемых приборов и реактивов, а также квалификацией специалистов и уровнем лаборатории. Именно поэтому разброс цен на это исследование довольно велик — от нескольких сотен до нескольких тысяч рублей.
Сколько стоит сдать спермограмму со стандартным набором параметров? Средняя цена на эту услугу в Москве составляет 1300 рублей. В некоторых лабораториях придется доплатить за предоставление дополнительных услуг (например за пользование комнатой видеостимуляции). Также существенно дороже будет стоить срочное выполнение спермограммы.
Дополнительные исследования в рамках расширенного анализа спермы будут увеличивать итоговую стоимость. Так, биохимический анализ эякулята обойдется примерно в 700 рублей, а MAR-тест — в 2100 рублей. Собственную стоимость имеет, как правило, врачебное заключение по результатам анализов. Обычно такая услуга стоит в пределах 1500–2000 рублей.
Принимать решение о том, какую спермограмму сдать, и выписывать назначение, безусловно, должен врач. А вот выбирать лабораторию, где это сделать, в каких условиях и по какой цене, может лишь сам пациент. Интернет предоставляет широкие возможности для предварительного знакомства с клиническими лабораториями, их ценами, а также отзывами и оценками клиентов, уже прошедших этот путь. Прежде чем принять столь ответственное решение, проанализируйте имеющиеся факты и комментарии и сделайте свой ответственный выбор.
Как можно улучшить качество спермограммы
Оксидативный стресс — повреждение мембран и генного материала сперматозоидов активными формами кислорода — рассматривается как важный фактор в развитии мужского бесплодия. По данным ученых, у 20–40% бесплодных мужчин повышен уровень активных форм кислорода в сперме [2] .
Антиоксиданты уменьшают активность оксидативного стресса, способствуя защите генного материала и улучшению качества спермы. «АндроДоз» от фармацевтической компании STADA — это современный многокомпонентный антиоксидантный комплекс, предназначенный для мужчин.
Действие препарата обусловлено действием входящих в его состав компонентов, а именно:
- Селен — важный элемент в сперматогенезе, защищающий ДНК сперматозоидов от повреждения в результате оксидативного стресса, усиливая естественную антиоксидантую защиту организма. Дефицит селена нередко связан с нарушением строения и подвижности сперматозоидов.
- Цинк — входит в состав более чем 200 ферментов, участвующих в делении клеток, метаболизме ДНК и РНК, синтезе белков, а также регуляции апоптоза (гибели клеток). Он снижает активность перекисного окисления, оказывает защитное действие на структуру сперматозоидов. У фертильных мужчин концентрация цинка в семенной плазме значительно выше в сравнении с инфертильными. При дефиците цинка нередко обнаруживается нарушение строения так называемых жгутиков, от которых напрямую зависит подвижность мужских половых клеток.
- Коэнзим Q10 — жизненно необходимое вещество, которое находится во всех клетках организма, но самая высокая его концентрация выявлена в митохондриях сперматозоидов. Митохондрии — это своего рода энергетические станции клеток, в работе которых коэнзим Q10 принимает непосредственное участие, влияя на активность сперматозоидов, обеспечивая их энергией.
- Витамин А — необходим для роста и созревания клеток, в том числе и клеток половых желез. Кроме того, он участвует в стабилизации мембран сперматозоидов и регуляции сперматогенеза.
- Витамин Е — жирорастворимое соединение, накапливающееся прежде всего в клеточных мембранах (в том числе в мембранах сперматозоидов) и защищающее их от повреждения активными формами кислорода. Существует прямая связь между уровнем витамина Е в семенной плазме и подвижностью сперматозоидов.
- L-аргинин — аминокислота — основной компонент белков семенной жидкости. Дефицит L-аргинина у мужчины может привести к бесплодию. Прием L-аргинина усиливает сперматогенез (увеличивает производство и качество спермы). Кроме того, аргинин играет ключевую роль в поддержании нормальной эрекции.
- L-карнитин — водорастворимый антиоксидант, поглощающий супероксидные и перекисные радикалы, также непосредственно влияющий на активность мужских половых клеток.
- L-карнозин — водорастворимый антиоксидант, потенцирующий эффекты жирорастворимых антиоксидантов. Кроме того, он стимулирует сперматогенез и защищает мужскую репродуктивную систему от вредных воздействий.
- Глицирризиновая кислота — натуральное производное солодки, обладает мощным антиоксидантным эффектом, способствует снижению фрагментации ДНК клеток, увеличивает объем эякулята.
«АндроДоз» — это сбалансированный комплекс водорастворимых и жирорастворимых антиоксидантов, обладающий высокой биодоступностью и стабильностью. Форма выпуска комплекса обеспечивает равномерное высвобождение активных веществ в организме.
Стоит иметь в виду, что при планировании зачатия естественным путем рекомендуется принимать антиоксидантные комплексы курсом от одного месяца до года. Оптимально начинать прием за три месяца (именно столько длится развитие и созревание сперматозоида) до предполагаемого оплодотворения и продолжать до наступления беременности [3] .
Комплекс противопоказан при индивидуальной непереносимости компонентов.
* Номер биологически активной добавки к пище «АндроДоз» (AndroDoz) в виде капсул по 410 мг в Реестре свидетельств о государственной регистрации Роспотребнадзора — RU.77.99.11.003.Е.001623.04.17, дата регистрации — 4 апреля 2017 года. БАД имеет экспертное заключение ФГБУ НИИ питания РАМН № 72/Э-388/б-14 от 17 апреля 2014 года.
** Биологически активная добавка. Не является лекарственным средством. Перед применением рекомендуется проконсультироваться с врачом.
*** Материал не является публичной офертой. Информация о стоимости приведена для ознакомления и актуальна на июнь 2020 года.






















