Третий скрининг при беременности — это метод исследования, который проводится на последних сроках с целью диагностирования состояния будущей матери. Определяется способность родить ребенка самостоятельно и естественным путем, а также необходимость назначить операцию кесарева сечения, если показатели не будут соответствовать нормативам. А также эта процедура направлена на выявление генетических и патологических отклонений в развитии плода на протяжении всего срока беременности.
Во сколько недель проводят 3 скрининг?
По стандарту в 3 триместре проводят только плановые УЗИ, которые необходимы на протяжении всей беременности. Но в случае если врач имеет подозрения на аномалии и пороки в развитии плода либо по желанию самой беременной, проводят детальное обследование под названием скрининг.
Группа риска женщин, которым рекомендован детальный скрининг:
- возраст беременной женщины более 35 лет, и возраст отца ребенка – 40 лет и старше;
- в случае, если в роду родителей малыша имеются наследственные патологии;
- когда у будущей мамы ранее были: самопроизвольный выкидыш, замершая беременность либо мертворожденный плод;
- если беременная уже имеет рожденных детей с патологическими отклонениями;
- если женщина во время беременности перенесла вирусные и инфекционные заболевания;
- если будущая мать принимала противопоказанные при беременности лекарственные препараты.
Зачастую будущие мамочки задаются вопросом – во сколько недель проводят скрининг? Врач-гинеколог обычно назначает прохождение третьего обследования в период с 30 по 36 неделю беременности.
Основной целью специалиста, который проводит ультразвуковой скрининг третьего триместра, является тщательное обследование будущего ребенка в утробе матери, на наличие у него каких-либо патологий, или опровержение этого факта. Также исследуют матку и придатки будущей роженицы.
[youtube]JZG3_GVv1x8[/youtube]
Цели обследования
Беременных врачи не обязывают проходить все предыдущие УЗИ и 3 скрининг при беременности, но, все же, эти процедуры рекомендованы всем женщинам, которые находятся в интересном положении.
Специалист, во время третьего УЗИ, проводит исследование и оценивает общее состояния матери и плода. Что смотрят во время этой процедуры? Такая процедура позволяет диагностировать и выявить:
- строение и развитие всех внутренних органов плода,
- строение тела, позвоночника и черепа малыша,
- не обвит ли пуповиной будущий малыш,
- не испытывает ли малыш кислородного голодания,
- наличие или отсутствие патологий и отклонений,
- фетоплацентарную недостаточность,
- инфицирование плода в утробе, вследствие перенесенных болезней будущей матери,
- количество околоплодных вод,
- характеристики зрелости и толщины плаценты,
- правильно ли расположен плод в утробе, и его предлежание,
- состояние половых органов беременной женщины.
В случае обнаружения осложнений при скрининговом исследовании, у врачей есть возможность принять меры по их устранению или предотвратить плачевные последствия. Поэтому УЗИ скрининг делают практически всем беременным женщинам.
Суть процедуры
Третий скрининг при беременности, по-другому его называют – перинатальный, включает в себя диагностирование состояние беременной женщины, а также и малыша, находящегося в утробе матери.
Он содержит следующие этапы обследования:
- изучение и исследование плаценты,
- количество, и в каком состоянии околоплодные воды,
- исследование расположения плода.
Перинатальный скрининг является более обширным, чем два предыдущих. На первом скрининге выявляют возможные отклонения и патологии ребенка. На втором — опровержение или подтверждение развивающейся аномалии.
Скрининг третьего триместра характеризует развитие плода, оценивает состояние плаценты, пуповины, околоплодных вод, предлежание плода.
При нормальном течении беременности плацента должна располагаться вблизи дна матки. Ненормальное расположение плаценты – это низкое. Низкое расположение плаценты, в большинстве случаев, возникает именно на последних сроках беременности.
Благодаря третьему скринингу, в случае патологического расположения плаценты, врач будет информирован об этом. Неправильное предлежание считается, когда плацента находится внизу матки. В таком случае будущую маму помещают в больницу, и там она находится под тщательным наблюдением врачей. Так как в таком состоянии есть угроза преждевременных родов.
Бывает, возникает гипоплазия плаценты, когда уменьшается ее толщина. Такое явление происходит из-за инфекционных заболеваний, которые перенесла будущая мать, позднего токсикоза или гипертонии.
Утолщение и старение плаценты гораздо опаснее ее уменьшения, так как в таком случае возникает риск преждевременных родов. Плацента может увеличиться из-за дефицита железа в организме беременной, при сахарном диабете и при болезнях, вызванных вирусами и инфекциями.
Нормативная степень старения плаценты:
- 0 ст. – созревает до 30 недели,
- 1ст. – зреет на 35 недели,
- 2ст. – до 39 недели,
- 3ст. – конец 40 недели.
Ранее созревание плаценты чревато для развития плода в утробе, так как при ее старении возникает риск дефицита кислорода.
К 35-ти неделям срока беременности плод полностью развит, и поэтому увеличение околоводных вод прекращается. При УЗИ специалист выясняет, достаточно ли околоплодных вод для благоприятного завершения беременности. Что многоводье, что маловодье не является нормой при беременности. Нормативные показатели околоплодных вод при таком сроке варьируются от 70 до 279 мм.
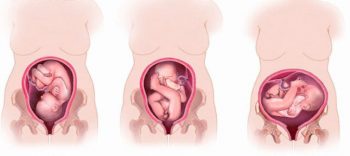
На протяжении всего срока плод меняет свое местоположение. А примерно к 33-ей недели беременности, малыш в утробе матери принимает то положение, при котором будут протекать роды. На основании того, как расположился малыш, врач может охарактеризовать процесс того, как будут проходить роды, с осложнениями или роды же пройдут успешно.
Малыш в утробе может находиться в трех положениях:
- головное предлежание, в этом случае голова ребенка близка к шейке матки,
- поперечное — голова и таз плода находятся сбоку от матки,
- тазовое, при этом малыш лежит ножками и ягодицами к выходу из малого таза беременной.
Оптимальное и нормальное расположение плода – это головное. В других случаях, когда плод имеет поперечное или тазовое предлежание, врачи проводят операцию кесарева сечения.
Показания к дополнительному обследованию
Дополнительная диагностика и обследования назначаются врачом по мере необходимости, вследствие подозрений на патологическое развитие ребенка, либо прогнозируется тяжелое деторождение.
Делают 3 диагностики:
- УЗИ с допплером,
- кардиотокография (КТГ),
- биохимический анализ крови.
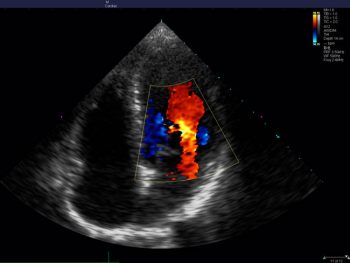
Допплер УЗИ дает возможность оценить кровоток сосудов матки, плаценты и непосредственно самого плода. Кровообращение в системе является основным показателем того, что плацента насыщена достаточным количеством кислорода, и малыш в утробе не испытывает его нехватку.
Кардиотокография позволяет оценить частоту биения сердца ребенка при активном его движении, в состоянии покоя, а также выявить гипоксию.
Такое дополнительное исследование назначается в случае подозрений на какие-либо нарушения в развитии сердечно-сосудистой системе плода.
Дополнительный анализ крови назначается врачом в случае, если ранее проведенные исследования были неудовлетворительные. Биохимический анализ крови диагностирует уровень гормонов в крови, ХЧГ, уровень эстрадиола и плацентарного лактогена. С помощью этого исследования можно выявить генетические патологии плода, такие как Синдром Дауна, Синдром Эдванса или дефект нервной трубки.
Показатели, влияющие на то, чтобы дополнительно провести исследование:
- плод находится в косом или поперечном положении,
- ребенок обвит пуповиной,
- преждевременное старение плаценты, она тоньше, чем показатели нормы,
- учащенное или слабое биение сердца,
- подозрения на патологию и какие-либо отклонения в развитии плода,
- резус-фактор и группа крови беременной женщины не совпадает с кровью малыша,
- если мать страдает хроническими заболеваниями, такими как диабет, болезнь щитовидной железы либо сердца.
На каком сроке необходимо будет пройти третий скрининг и дополнительные обследования, сообщит врач, наблюдающий за течением беременности. Обычно это происходит на 34 неделе беременности, плюс-минус 1 — 2 недели. Но, в случае возникновения подозрения на недоразвитость, а также гипоксию плода, сроки проведения скрининга сокращают на несколько недель. И врач может назначить процедуру УЗИ скрининг на 27-28 неделе беременности.
С целью выявить точные результаты всех обследований, беременной женщине необходимо заблаговременно подготовиться ко всем процедурам и анализам.
Как подготовится к скринингу?
Чтобы максимально эффективно провести третий скрининг при беременности, будущей маме рекомендуется тщательно подготовиться к такому исследованию:
- обычно для проведения ультразвукового исследования необходимо, чтобы мочевой пузырь был полон. Но достаточное количество околоплодных вод на этом сроке позволяет провести процедуру УЗИ без особой подготовки;
- проведение КТГ с целью получения более точных результатов требует не только наблюдения за малышом в состоянии покоя в утробе матери, но и когда он активно двигается. Поэтому для стимуляции шевелений рекомендуется будущей маме полакомиться сладким, например шоколадом;
- сдавать кровь на биохимический анализ лучше всего на пустой желудок. За несколько дней до этой процедуры не следует употреблять в пищу жареные, сильно острые, соленые или копченые продукты. Также на время стоит исключить из рациона питания морепродукты, цитрусовые;
- хорошее настроение и позитивный настрой только поспособствуют точным результатам, и показатели исследования не будут искажены.
Будущей мамочке необходимо тщательно подготовиться к процедуре УЗИ, отбросить все страхи и сомнения, тогда результаты будут более точны.
Техника проведения и нормы
Беременной женщине, которая пришла к врачу на прием, с целью проведения скрининга, необходимо удобно расположиться на кушетке. Нужно полностью освободить зону живота от одежды, чтобы специалист смог провести исследование. Врач на живот наносит гель, по которому будет водиться датчик УЗИ.
Допплеметрия проводится так же, как и скрининг-УЗИ. Кардиотография представляет крепление ультразвуковых датчиков на окружность живота беременной женщине, в зону лучшей слышимости биения сердца малыша. Такая процедура занимает более получаса.
В ходе проведения скрининга и всех дополнительных обследований полученные данные сравнивают с нормами и полученными результатами исследований, которые были проведены ранее.
Проводится расшифровка всех показателей. Для расшифровки результатов третьего скрининга необходимо знать все нормы скрининга УЗИ, КТГ, допплерометрии и биохимического анализа крови. Вследствие каких-либо отклонений будут сразу выявлены все проблемы беременности.
Таблица, представленная ниже, содержит нормативные показатели скрининга 3 триместра:
| этап созревания плаценты | ближе к 32 недели беременности плацента находится на 1-2 этапе зрелости |
| толщина плаценты на сроке 32 недели | считается нормальной от 26 мм до 43 мм. |
| тонус | при нормальном течении беременности не должен быть тонус матки, иначе могут быть преждевременные роды или отслойка плаценты |
| оболочка околоплодных вод | на таком сроке должна варьироваться от 80 мм до 280 мм. |
| длина внутреннего зева матки | должна быть не короче 3 мм, а сам зев в закрытом состоянии |
| нормальный вес малыша | на таком сроке должен находиться около двух килограмм, рост составлять 45-47 см |
| аномалии | нормой считается отсутствие патологий и отклонений в развитии плода |
Фетометрические показатели, соответствующие нормативам на сроке беременности 31-33 неделя:
- лобно-затылочный размер в норме составляет от 102 до 107 мм.,
- норма окружности головы – 310=3222 мм,
- бипариетальный размер должен быть в среднем 87 мм,
- обхват живота от 266 до 285 мм,
- размер голени в среднем 56 мм,
- кость бедра — 65 мм,
- предплечье — до 55 мм,
- плечо – до 60 мм,
- рост плода около 47 см,
- вес ребенка до 2400 гр.
Если видно, что живот плода больше головы и грудной клетки – это явный признак гемолитического заболевания малыша. Если есть резус-конфликт крови матери и плода, то возникает эта патология. Кроме того, увеличение живота можно отнести к аномалии печени малыша или асциту.
Немаловажную роль имеет показатель нормы размера голени плода. В случае отклонения нормы в меньшую сторону, возникает риск рождения ребенка с карликовым ростом.
В случае если вес и рост ребенка, находящегося в утробе, будет значительно превышать нормативные показатели, естественное родоразрешение будет проблематичным. В этом случае проводят дополнительные обследования перед родами. И принимают решение, как будут происходить роды – естественным путем или при помощи операции.
Правильную и более подробную расшифровку результатов обследования может дать только акушер-гинеколог, который ведет наблюдение за беременной женщиной на протяжении всего срока беременности. При сомнительных результатах, врачом может быть назначен повторный скрининг и дополнительные обследования. УЗИ может делаться столько раз, сколько будет необходимо для точных результатов исследования.
При преждевременном созревании плаценты могут назначить стимуляцию родов.
В случае любых патологических отклонений при беременности врачи рекомендуют преждевременное родоразрешение, что поможет сохранить жизнь будущего малыша.
[youtube]UQYqHhSRvrk[/youtube]
Статистика Всемирного здравоохранения гласит, что во всем мире женщины рожают 6% детей с врожденными аномалиями в развитии. Третий скрининг при беременности и все предыдущие УЗИ и обследования определяют риски рождения детей с врожденными пороками. Скрининг 3 триместра направлен на определение полноценного или патологического развития будущего ребенка, соответствует ли физиологическое развитие малыша установленным нормам.
Благодаря современной медицине стало возможным это определить с помощью ультразвукового и биохимического скрининга. При помощи таких обследований будущая мать может на любом этапе беременности выяснить, есть ли у плода аномалии, физиологические патологии.